La hausse de la pollution d’air, accompagnée du nombre croissant de patients à système immunitaire déficitaire, est devenue un problème sérieux au sein de l'environnement hospitalier.
Le prix à payer pour les infections aérogènes est élevé, tant en termes de vies humaines que de coûts financiers.
Par conséquent, il existe un besoin généralisé pour assurer que l’air dans l’environnement hospitalier - où que ce soit - est de la qualité la plus élevée possible.
Pour prendre la bonne décision en matière de purification d’air, l’une des exigences clé à satisfaire est l'exhaustivité : toute la pollution doit être éliminée de l’air.
Purifier à faible échelle ne suffit pas.
Pour l’illustrer, nous joignons une enquête « air » qui expose l’ampleur de la pollution, le mode de mesure et la méthode pour éliminer la pollution.
D’après l’enquête sur les causes et les types de pollution, il existe deux types de pollution uniquement:
1. Éléments solides (particules)
Par exemple, poussière, pollen, fumerons de diesel, bactéries, virus.
Ces polluants particulaires peuvent être éliminés de manière efficace uniquement à l’aide d’un filtre High Efficiency Particulate Air ou filtre HEPA ou d’un filtre de qualité supérieure comme ULPA.
Il est important de prendre en compte que 99,9% des particules aérogènes sont inférieures à 1 µm (micromètre). 1 µm = 10-3 mm = 0,001 mm.
Donc, si le filtre spécifie l’élimination de particules aérogènes jusqu’à 1 µm, l’air est purifié uniquement à raison de 0,1 % de la pollution totale. Pour atteindre une purification adéquate de l’air, le filtre doit présenter un degré élevé d’efficacité.
2. Gaz, odeurs et composés chimiques
Par exemple organiques, comme l’acétone
Par exemple non organiques, comme l’ozone.
Ces polluants s’éliminent uniquement par filtration au charbon actif.
Donc, la cartouche filtrante des purificateurs d’air doit comprendre les deux filtres mentionnés pour un fonctionnement efficace. Parmi les autres aspects techniques clé, citons:
Le volume d’air (en M_/H) qui peut être traité en un laps de temps donné. (capabilité - capacité). En pratique, l’influx de pollution est rarement constant, plutôt variable. Le laps de temps nécessaire pour le processus de purification est dès lors important, tout particulièrement en cas de forte pollution (par exemple, labos).
La manière dont l’air pollué est aspiré dans l’appareil et l’emplacement de l’appareil dans la pièce. (zone respiratoire).
La manière dont l’air purifié est libéré, comment s’opère le mélange de l’air pur et l’air pollué. (formation du flux d’air)
En bref :
Qu’est la pollution aérogène ?
La pollution aérogène se compose uniquement de 2 éléments : des particules et des gaz.
Que sont les particules ?
Les particules s’apparentent à de la poussière. Elles sont larges (comme la poussière de sable ou par exemple la fumée provenant de champs de pétrole en feu qui sont détectables par l'oeil humain) à minuscules - jusqu’à la taille de bactéries et de virus (qui évidemment ne sont pas détectables par l'oeil humain)
Comment éliminons-nous ces particules de l’air ?
Les particules s’éliminent de l’air au moyen d’un système de filtration. Il dépend de l'efficacité du filtre et de la quantité et le nombre ou la taille des particules qu’il est à même d’éliminer de l’air.
Que sont les gaz ?
Les gaz se composent de composés chimiques, chaque gaz se caractérise par une combinaison chimique spécifique.
Comment éliminons-nous ces gaz de l’air ?
Les gaz s’éliminent de l’air au moyen d’un système de filtration au charbon actif.
Comment éliminons-nous les particules et les gaz de l’air ?
II vous faut un filtre HEPA et un filtre au charbon actif. Le filtre HEPA (niveau 14) est nécessaire en raison de son efficacité maximale (il élimine jusqu’aux bactéries et virus) et est muni d’un test individuel d’étanchéité aux fuites sur toutes les cartouches filtrantes. Un filtre de niveau inférieur ne sera pas aussi efficace et n'éliminera donc pas de l'air toute la pollution et ne contribuera pas à la santé humaine comme le souhaite le monde médical.
Remarque: Tous les systèmes professionnels de filtration d’air en par exemple les salles blanches, flux laminaire, circuits HEPA fermés, ont recours à la même technique mécanique (= filtres HEPA, comme le fait MedicCleanAir®.
La raison:
- une efficacité optimale continue (efficacité élevée durant une longue période)
- sans effet secondaire (comme la formation d’ozone)
Pour faire connaissance avec d’autres techniques de filtration et pourquoi elles ne sont pas efficaces, consultez d’autres foires aux questions.
Une diminution des problèmes occasionnés par la pollution d’air intérieure ou leur élimination peut être obtenue uniquement lorsque l’appareil satisfait à certaines conditions techniques critiques.
La condition la plus importante est que tous les polluants (particulaires comme gazeuses) sont éliminés de l'air à une efficacité élevée, pendant de longues périodes.
Les autres exigences sont discutées ci-dessous.
Toutes les exigences doivent être parfaitement harmonisées.
1. Spécifications du filtre
a) Pré-filtre efficace afin de protéger le filtre au charbon actif
Le pré-filtre doit être du type à poussière fine, caractérisé par les résultats normatifs les plus élevés pour cette catégorie de filtres. Si les normes ne sont pas satisfaites, les pores du filtre au charbon actif seront rapidement saturés, l’efficacité de l’adsorption diminuant donc rapidement pour même disparaître.
b) Filtre au charbon actif à pouvoir élevé d'adsorption
Le filtre au charbon actif doit disposer d’une grande surface d’adsorption afin d’assurer son efficacité pendant une longue période.
c) Filtre High-Efficiency Particulate Air ou filtre HEPA
Il est important de prendre en compte que 99,9 % de toutes les particules aérogènes sont inférieures à 1 µm (micromètre). 1 µm = 10-3 mm = 0,001 mm.
Donc, si les normes de filtration sont par exemple de 1 µm, seul 0,1 % de la pollution totale est purifié.
La capacité doit être étendue à des particules plus petites afin d’éliminer la fumée de cigarette, les bactéries et les virus (0.1 – 0,01 µm)
2. Efficacité
Etant donné la nécessité de purification absolue de l’air, le nombre de M3 d’air pur qui peut être produit par an est un facteur important, non seulement pour maintenir un niveau satisfaisant de purification, mais également - si besoin est - pour purifier l’air d’une pièce en un court laps de temps en cas de pollution complémentaire.
3. Action optimale en termes d'admission d'air et de libération
Une purification optimale de l’air est possible uniquement lorsque l’air pollué est extrait de tous les côtés (= sur 360°) et lorsque l’air purifié est mélangé de manière maximale avec l’air demeurant dans la pièce (= l’admission d’air pur sur 360°)
4. Mobile pour être utilisé quand et où cela s’avère nécessaire
La pollution n’est pas toujours concentrée au même endroit. En pratique, il peut s’avérer nécessaire de déplacer l’appareil vers un autre endroit pour y effectuer une purification complémentaire de l’air.
5. Faible coût énergétique
La purification efficace de l’air est possible uniquement en cas de fonctionnement en permanence, 24/24 heures, 365 jours/an.
Compte tenu du coût énergétique (électricité), cette exigence est évidente.
6. Convivial
L’utilisateur ne doit pas être tenu à nettoyer ou remplacer régulièrement des filtres, d’ajouter certains produits ou articles, etc.
Un appareil qui nécessite une maintenance fréquence sera facilement déconnecté ou mis hors service.
7. Le purificateur d’air proprement dit ne peut pas constituer une source de pollution
L’appareil proprement dit comme sa méthode de purification d’air ne peuvent pas constituer une source potentielle de pollution pendant son utilisation ou après.
b) Pendant l’utilisation
La mise en œuvre de techniques non mécaniques peut occasionner une pollution complémentaire. Un exemple bien connu est la formation d’ozone par électrostatique ou ionisation et la formation de micro-organismes par des humidificateurs.
Si les produits contiennent une grande quantité de matière synthétique (plastique), l'émission de PCB (biphényle polychloré) peut avoir lieu au fil du temps. Les patients ne peuvent pas être entourés de sources ou de matériaux polluants.
Après utilisation
Les exigences environnementales en matière de recyclage et de déchets sont de plus en plus contraignantes. L’appareil, les accessoires et les filtres doivent être respectueux de l’environnement autant que possible.
8. Fonctionnement dans un environnement peu bruyant
Il est évident que l’unité mobile HEPA doit pouvoir fonctionner efficacement à un faible niveau de bruit à proximité des patients et du personnel.
9. Alarme
Qui contrôle les performances de la cartouche filtrante, contrôle la sécurité hygiénique, la différence de pression et signale à tout moment la saturation de la cartouche filtrante.
La seule raison pour laquelle MedicCleanAir® a été lancé en Suisse en 1998 est que la question suivante ne trouvait pas de réponse:
«Comment se fait-il que des infections hospitalières représentent un tel problème partout dans le monde, alors que des purificateurs mobiles très bon marché sont commercialisés et qu'à l’évidence de tels appareils ne sont pas installés dans des zones critiques des hôpitaux pour éviter ces problèmes d’infection ?» (bien que de grandes multinationales commercialisent de tels « purificateurs d’air et parfois à des prix modiques)
«Comment se fait-il que lorsque mon enfant souffre journellement d’allergies ou d’asthme (problèmes dus aux polluants aérogènes) et que je consulte un médecin, ce dernier ne me signale pas que je dois installer le purificateur X ou Y dans sa chambre à coucher ?»
La réponse :
Les purificateurs d’air à bas prix (basé sur la purification d’eau, l’ionisation, l’électrostatique, les UV), même ceux fabriqués par des sociétés réputées, ne bénéficient pas d’un vaste soutien médical corroboré par des publications. La raison : ces purificateurs d’air ne sont pas suffisamment efficaces pour éliminer bactéries, virus, champignons, etc. sur la durée et sur une base constante.
Par conséquent, les «patients» ne bénéficient pas de l’implémentation de ces purificateurs d’air. Autrement dit : ces purificateurs d’air, c’est un gaspillage d’argent.
Il en va autrement avec les unités mobiles HEPA MedicCleanAir®.
Les unités mobiles HEPA MedicCleanAir® ont obtenu le soutien médical à travers de multiples études médicales, cliniques et en laboratoire effectuées pendant une longue période en conditions hospitalières réelles.
Lors de l’évaluation du marché des purificateurs d’air ou des unités HEPA mobiles, il est capital de réclamer aux fabricants les tests médicaux qui ont été effectués et publiés par des hôpitaux/universités (respectables). Ces tests médicaux/cliniques doivent être publiés au plan mondial par des organisations médicales réputées comme les “Hospital Infection Society” et “Bone Marrow Transplant”.
En fait, la seule raison pour laquelle MedicCleanAir® a commencé à étudier le marché des unités HEPA mobiles était que le soussigné avait perdu un membre de sa famille en raison d'une infection hospitalière. Autrement dit : l’opération s’était bien déroulée, mais le patient a été infecté ultérieurement et a perdu inutilement la vie.
Avec l’aide de l’université de St. Gallen en Suisse, et après avoir de nombreux tests et conseils pendant la dernière décennie, MedicCleanAir® a lancé une unité HEPA mobile qui peut compter sur le soutien du monde médical.
Il s'ensuivit une gamme de produits, parmi lesquels les séries MedicCleanAir® PRO et ISO sont uniques pour le monde médical.
Hendrik Van Passel
Directeur général
En dehors des considérations médicales, les aspects financiers jouent eux aussi un rôle important.
Quelles sont les économies qu’un hôpital / service peut réaliser grâce à l’installation de MedicCleanAir® ?
Il n’est pas aisé de soumettre des déclarations solennelles quant aux comparaisons de prix puisque les systèmes de soins de santé diffèrent selon les pays.
Les considérations financières énumérées sont destinées à fournir des comparaisons financières générales dans des conditions spécifiques (locales).
Exemple 1 : Service Hématologie/Oncologie
Ces patients courent un risque (élevé) d’infections et reçoivent des médicaments préventifs pour diminuer le risque d’infection, principalement l’aspergillose invasive.
Dans un service moyen en Europe (20 patients), le coût de ces médicaments préventifs s’élève à environ 500 €/jour/service (hormis les médicaments pour les patients au risque le plus élevé, soit jusqu’à 200 – 300 €/jour/patient – antimycosique).
Le budget annuel fixe nécessaire pour ces médicaments préventifs est de l’ordre de 180000 € à 200000 € chaque année pour lutter contre les infections aérogènes, principalement l’aspergillose invasive.
En dépit de ces médicaments préventifs, le risque d’une infection par aspergillose invasive demeure.
Le coût du traitement de l’aspergillose invasive excède 30 000 €.
Les CFU aérogènes seront éliminés pour autant que les instructions MedicCleanAir® soient respectées.
Le budget requis pour atteindre cet objectif dans un service comptant 20 patients est inférieur à 40 000 €. Ce budget est calculé sur une base de 3 ans, avec une garantie technique et une garantie de prix confirmées.
Autrement dit : Économies annuelles d’au moins 160 000 €.
(Voir également les résultats de tests cliniques, médicaux et en laboratoire Bone Marrow Transplan 2002 – Étude clinique Cuneo-analyse coût-bénéfice)
Exemple 2 : Quartier opératoire / Bloc opératoire
Grâce au concept MedicCleanAir®, au moins une question perd de son importance.
Où les infections se produisent-elles ?
Est-ce pendant les préparatifs, sur la table d’opération, dans le bloc opératoire ou en salle de réveil ?
Avec MedicCleanAir®, inutile de discuter longuement finances quant à l'endroit où de l'air pur doit être admis dans le quartier opératoire.
Bloc opératoire
De l’air pur (sans CFU) est indispensable à tout moment dans les blocs opératoires, et MedicCleanAir® représente une option économique judicieuse pour atteindre cet objectif
Trois raisons valables pour considérer MedicCleanAir® pour des blocs opératoires sont:
- L’élimination totale des CFU aérogènes dans tout le bloc opératoire (y compris dans les zones “bretelle”)
- Le budget initial requis (sans MedicCleanAir®) est bien supérieur à celui nécessaire pour MedicCleanAir®,
- Le budget opérationnel requis avec MedicCleanAir® est bien inférieur au budget opérationnel de l’alternative.
Avec MedicCleanAir®:
Le budget requis pour un bloc opératoire moyen est d’environ 16 000 €.
Le budget opérationnel requis pour un bloc opératoire moyen est moins de 40 €/jour.
Ce budget est calculé sur une base de 3 ans, avec une garantie technique et une garantie de prix confirmées.
Quartier opératoire:
Pour obtenir de l’air pur dans tout le quartier opératoire (y compris 2 blocs opératoires et zones bretelle), le budget initial nécessaire est inférieur à 40 000 €.
Quels sont les avantages que l’implémentation dans l’hôpital des unités HEPA mobiles MedicCleanAir® procure aux patients ?
- Risque moindre d’infections (qui peuvent aller jusqu’à entraîner la mort)
- Reprise plus rapide du travail en raison du séjour écourté à l’hôpital
- Moins de pression familiale en raison du retour plus rapide à la maison
- Moins de pression financière en raison des frais médicaux encore à assumer (partiellement)
Quels sont les avantages que l’implémentation dans l’hôpital des unités HEPA mobiles MedicCleanAir® procure à l’hôpital ?
- L’hôpital répond mieux aux directives gouvernementales en matière de soins de santé de qualité
- L’hôpital diminue les listes d’attente pour les patients, donc volume d’affaires supérieur pour les médecins/spécialistes et l’hôpital
- Près de 25% de tous les patients en soins intensifs sont infectés, et une infection pulmonaire implique une prolongation du séjour à l’hôpital de 6,8 à 30 jours – coût moyen par patient d’environ 10 000 €.–
- Image améliorée et installations de meilleure qualité – Patient Care – concurrence entre les hôpitaux
- Statistiques plus positives à destination des institutions gouvernementales – moins de jours de lit
- Moins de pression de travail sur le (rare) personnel hospitalier
- Moins de pression psychologique pour le personnel hospitalier (soigner des patients qui meurent à la fin)
- Moins de risque pour l’hôpital de devoir fermer des services entiers en raison d’une épidémie (qui se produit plus souvent que nous le pensons, avec un coût de 500 000 €.– jusqu’à 1 000 000 €.– par fermeture d’un service)
- Pas de fermeture de services en raison de rénovations lorsque des unités HEPA mobiles MedicCleanAir® sont choisies pour rénover des circuits HVAC intégrés avec filtration HEPA = investissement nettement moindre.
Quels sont les avantages que l’implémentation des unités HEPA mobiles MedicCleanAir® procure à aux pouvoirs publics?
- Réduction du coût global par patient puisque les patients retournent plus rapidement chez eux
- Réduction du coût global des médicaments (moins d’antibiotiques avant/après infection)
- Les patients reprennent plus rapidement le travail, et donc les pouvoirs publics perçoivent plus de revenus, plus de taxes tout en dépensant moins pour la sécurité sociale, etc. (macroéconomie)
Conclusion:
Un air pur dans les hôpitaux n’est pas un luxe - c’est incontournable!
Pour des informations détaillées à propos de votre situation spécifique, prière de contacter MedicCleanAir®.
pourquoi est-ce si important?
L’importance du flux d’air dans une chambre sur le plan de la réduction des infections hospitalières est illustrée par le schéma ci-dessous.
Le schéma se base sur une chambre de patient moyenne dans un hôpital moyen en Europe. L’exemple est donné afin d’expliquer l’importance du flux d’air.
Nous partons d’une chambre de patient ordinaire alimentée en air par une grille au-dessus de la porte d’entrée et dont l’air est extrait par une grille dans la salle de bains.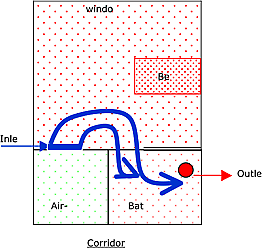
Comme l’illustre le schéma :
L’air qui est pulsé à l’entrée de la chambre par le système de ventilation est presque totalement aspiré par la grille d’extraction dans la salle de bains (flèches bleues).
Cet exemple est donné pour expliquer l’importance non seulement de prévoir une entrée et une sortie d’air, mais également de permettre à l’air de circuler partout dans la chambre du patient.
Autrement dit : la formation du flux d'air est d'importance capitale parce que dans le cas contraire, le patient ne bénéficiera pas de l'air pur fourni.
Formation du flux d’air pour les unités HEPA mobiles :
Il est clair que l’unité HEPA mobile doit être à même de créer un courant d’air de sorte que l’air circule dans toute la chambre du patient et que l’air pollué soit totalement extrait de toute la chambre du patient.
En outre, l’emplacement dans la chambre de l’unité HEPA mobile et ses caractéristiques techniques doivent être choisis de manière à répondre la priorité de fournir de l’air pur aux patients à immunité compromise, alors que dans le cas de patients infectieux, la priorité est d’extraire l’air pollué provenant de ces patients.
Autrement dit :
Le courant d’air doit être suffisamment puissant pour que l’air circule dans toute la chambre, néanmoins à une vitesse confortable pour le patient (voir schéma), un critère très important en Europe - ne pas créer un tourbillon sur le patient (!)
La preuve que le flux d’air formé par l’unité HEPA mobile peut être fournie uniquement par
- des données scientifiques (ingénierie) et
- des données médicales (organisations médicales internationales)
L’unité HEPA mobile MedicCleanAir® et formation du flux d’air:
La formation du flux d’air MedicCleanAir® et son efficacité ont été prouvées scientifiquement par
- l’Université de Louvain - Belgique : l’unité HEPA mobile MedicCleanAir® crée un flux d’air qui extrait l’air existant/pollué et pulse de l’air dans toute la chambre du patient à filtration HEPA dans les 8 à 12 minutes.
- de nombreuses publications d’instituts scientifiques et d’hôpitaux universitaires dans différents pays (plus de 8 organisations à ce jour !)
L’unité HEPA mobile MedicCleanAir® élimine la contamination aérogène dans des conditions hospitalières normales, ainsi que dans des conditions extrêmes (rénovations, etc.).
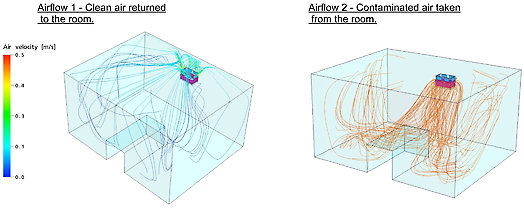
Vous pouvez clairement distinguer que l’air contaminé est extrait au niveau de la respiration du patient (schéma du côté droit) et que l’air purifié HEPA est admis au niveau de la respiration du patient (schéma de gauche). La vitesse de l’air est illustrée uniquement par les couleurs sur le schéma de gauche (0,1 à 0,4 m/s est considéré comme confortable). Les couleurs du schéma de droite ne se rapportent pas à la vitesse de l’air.
La formation du flux d’air de l’unité MCA dans une chambre patient - Université de Louvain (B).
Les unités HEPA mobiles MedicCleanAir® et l’importance de la zone de respiration en matière de patients infectieux et de patients à immunité compromise
1. Patients infectieux (TBC, syndrome respiratoire grave, H5N1, variole...) et les unités mobiles HEPA MedicCleanAir®
Emplacement de l’unité HEPA mobile MedicCleanAir® pour les patients infectieux = à côté du lit du patient.
L’air que le patient expire est capturé aussi vite que possible en raison des agents infectieux qu’il contient. En outre, le personnel hospitalier et les visiteurs qui entrent dans la chambre du patient respirent de le l’air pur.
Voir les lignes rouges (= air qui est aspiré dans l’unité HEPA mobile).
Source : Université de Louvain - Belgique- Service Biosyst MeBios 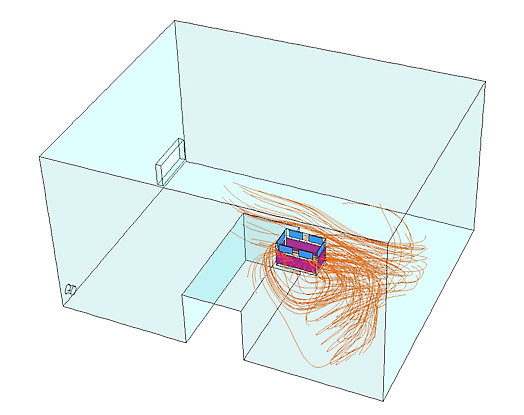
Direction et vitesse de l’air au niveau de la tête du patient (lit):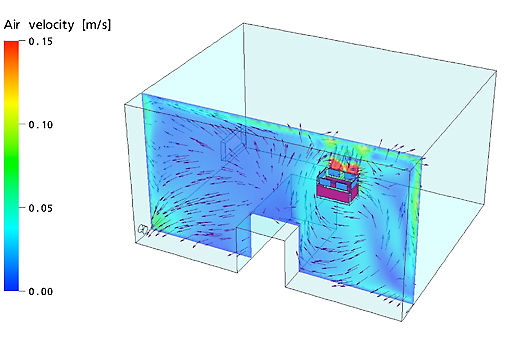
2. Les patients à immunité compromise et les unités mobiles HEPA MedicCleanAir®
L’air que le patient respire doit être aussi « pur » que possible. Le fait que l’air émis par l’unité HEPA mobile (= air pur) atteint le patient aussi directement que possible est donc un plus. Emplacement de l’unité HEPA mobile MedicCleanAir® pour les patients à immunité compromise = face au lit du patient.
Les unités HEPA mobiles MedicCleanAir® alimentent le patient en air filtré HEPA par le plafond de la chambre. Voir lignes bleues (= air pur provenant de l’unité HEPA mobile MedicCleanAir®, dirigé depuis le plafond sur le patient)
Source : Université de Louvain - Belgique- Service Biosyst MeBios 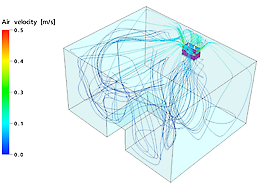
Direction et vitesse de l’air au niveau de la tête du patient (lit):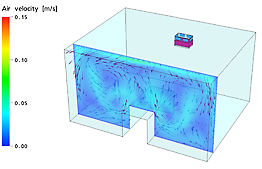
Bon à savoir :
L’air consommé par un patient moyen (condition normale de repos) est inférieur à 3 M_ par heure.
La quantité d’air que les unités HEPA mobiles MedicCleanAir® purifie dans les chambres de patients infectieux ou la quantité d’air filtré HEPA que les unités HEPA mobiles MedicCleanAir® fournissent aux patients à immunité compromise est x 80 fois la quantité d’air qu’ils polluent (patients infectieux) ou qu’ils consomment (patients à immunité compromise).
CDC prescrit un nombre de renouvellements d’air par heure (air changes hour - ACH) pour les installations à demeure. L’application de ces règles aux filtres HEPA mobiles permet à MedicCleanAir® de vous fournir l’ACH requis pour la nouvelle génération d’unités HEPA mobiles.
Autres flux d’air: (NON MedicCleanAir®)
Les unités au sol forment des flux d’air verticaux avec admission d'air dans le haut et extraction au niveau du sol (ou inversement).
Une unité de purification à flux d’air vertical n'entraîne pas une diminution importante des infections aérogènes puisque comme plusieurs études médicales l’ont clairement démontré, ces unités de purification d'air ne sont pas à même de créer un flux d'air dans une chambre de patient.
Dans plusieurs cas, ces modèles de purification au sol ont nécessité le placement dans les locaux de test de ventilateurs supplémentaires afin de disperser dans le local de test l'air provenant de ces unités.
Dans certains cas, par exemple admission dans le haut et extraction au niveau du sol, la poussière et les CFU au sol redeviennent aérogènes.
Tous les modèles au sol encombrent un espace précieux et gênent le passage.
Le flux d’air vertical d’une certaine unité HEPA mobile dans une chambre à un lit :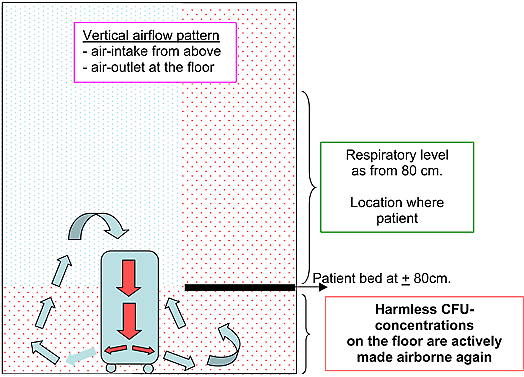
Conclusion:
Fabrique une unité HEPA mobile équipée de “cartouches filtrantes efficaces” ne suffit pas. Le flux d’air qu’elle crée doit être approprié, en l’absence, “l’infection control unit” est même plus dangereuse pour les patients de centres médicaux – comme illustré ci-dessus par les flux d’air verticaux –
in the MedicCleanAir® Mobile Hepa Units
Why do you have 3 filter systems in your filter cartridge?
Pollution in the air consists of only 2 things: particles and gases. There is nothing else. So, by eliminating 2 as much as possible, one has an efficient air cleaning device. For the particles, MedicCleanAir® has the most effective HEPA level (level 14) and ULPA 15 level, and for the gases the activated carbon. The pre-filter F9 is only integrated as a protection for the activated carbon filter.
Why not integrate these 3 filter types separately ? Why putting or joining them all together in one filter cartridge?
By putting them together in a special way, MedicCleanAir® obtained the highest efficiency possible. Additionally, by separating the 3 different mediums, maintenance would be costly. One could be required to change pre-filter after 7 months, the activated carbon filter after 10 months, the HEPA or ULPA filter after 1.3 years. This would create an enormous maintenance cost.
How long will the MedicCleanAir® filter cartridge last?
An alarm (LED) informs the client to change the filter cartridge in case of saturation. The time lap to reach saturation depends on the type and quantity of contamination. Extreme circumstances, for example renovation works (lots of dust) will shorten the life time of the filter cartridge. In those circumstances, MedicCleanAir® recommends the use of additional pre-filters to be installed on the outside of the Mobile HEPA Unit. These additional pre-filters are disposables and can be changed regularly.
When used in normal hospital circumstances, the MedicCleanAir® filter cartridge is efficient during 12 months.
What will happen when the filter is blocked by pollution, or when it is saturated by particles?
The air that comes out of the MedicCleanAir® Mobile HEPA Unit is clean HEPA filtered air at all times. When the filter cartridge becomes more and more blocked or saturated by particles, the pores of the filter cartridge will be filled and blocked. This results in the fact that when the filter cartridge becomes saturated, less clean HEPA filtered air (less quantity) will come out of the MedicCleanAir® Mobile HEPA Unit. So, less air but same quality (or even better).
As from 2007, the MedicCleanAir® Mobile HEPA Units are equipped with an alarm that informs the client to replace the filter cartridge.
Note: should the alarm go of before 12 months have passed in ‘normal hospital working circumstances’, the hospital really has a problem with airborne contamination in its critical area’s.
What happens to bacteria, viruses fungi in the filter cartridge? Are these captured by the filter cartridge? How long do they stay alive? Can they pass through the filter cartridge?
Bacteria
Bacteria in general need to have a basis of nutrition together with an ideal breeding ground in order to survive. In other words: bacteria on themselves cannot survive on an active basis without its nutrient basics, the ideal temperature and humidity needed for that specific bacterium. Nutrient basics can be water, “white of eggs”, etc. As long as the bacteria can feed itself with its nutrient, it can continue to exist, grow and/or multiply itself, be active.
The basic, or possibly the nutrition itself can be airborne through e.g. particle, droplets, or even human tissue. (E.g. TBC, pox, measles) When, trough air purification, the basic and the bacteria specie are being captured, held and kept in the filter cartridge, the bacteria specie will stay ‘alive’ until all nutrients are being consumed (and no other nutrients are being proposed to that specific bacterium). Also the perfect ‘breeding ground’ (= temperature, humidity …) is needed to keep bacteria active. When this perfect breeding ground fails to exists, when the bacteria species run out of nutrition, when temperature or humidity are not ideal, they die. A small number of them however may continue to ‘live’ in ‘sleeping circumstances’, they are in a non-active condition. However, major requirement for this ‘sleeping condition’ is that the ideal breeding ground (temp./humidity, etc) is kept. If that is not the case, they will die as well.
Viruses
Viruses are intracellular species; meaning that they cannot exist out of the environment of a cellule or cluster of cellules. The virus needs the cellule(s) for its nutrition, its survival, together with – as said for bacteria – the perfect breeding ground – temperature, humidity etc. They can only survive when multiple cellules are being presented to the virus itself. A virus cannot multiply itself without the availability of cellules. As soon as the virus runs out of its nutrient, it dies.
Cellules and their accompanied viruses, when transported through the air, are being absorbed by the MedicCleanAir® filter cartridges. The viruses will stay ‘alive’ until all nutrition from the cellules or cellule clusters has been ‘consumed’. Consequently, they will die after that.
Time lap during which bacteria and viruses will remain active
The exact time lap in which bacteria species and viruses can remain alive or in ‘sleeping condition’ is difficult to determine. It depends on which and how much nutrition that specific bacteria specie or virus has at its disposal at that specific time. Consequently, one can state that the same species, airborne with a cluster of e.g. water droplets will remain longer ‘alive’ as another specie of the same type, airborne with a smaller number of e.g. water droplets.
It is therefore impossible to determine how long a specific specie will remain alive within the filter cartridge.
All specialists however are determined that the time of survival for either bacteria species or viruses without any nutrients is between several hours and few days. Survival during several months or years is practically 100% excluded. Nevertheless bacteria spores in ‘sleeping conditions’ are the oldest life form on earth and no exact data is available on how long these might be able to stay in their ‘sleeping condition’.
However, the efficiency of the MedicCleanAir® filter cartridges secures the capturing of bacteria and viruses at all times.
Fungi/Aspergillus
Fungi are specie which is a life form on itself. It grows without the need of a basic nutrient. It grows – multiplies when living in the correct temperature and humidity. Some are more active than others whenever in ideal situations. They are sized between 2 and 10 microns and are transported through the air without any means of a ‘transport/carriers’. Aspergillus is found everywhere; in normal houses, outside in open air, in office buildings, in hospitals, on floors, walls, ceilings, in HVAC-systems, heaters, furniture, in dust, etc. Healthy people exposed to these fungi, do not experience any difficulty or health problems. However, immune compromised patients (which have an immune deficiency) can die from being exposed to fungi (I.A. Patients). It is therefore that optimum air cleaning in patient rooms is of utmost importance.
Further info and different kinds of fungi can be found on:
http://www.aspergillus.man.ac.uk
Capturing of bacteria and viruses through air purification by MedicCleanAir®
Bacteria species and viruses need mostly ‘carriers’ to transport themselves to other nutrition grounds. These carriers (dust, tissue, droplets …) have a certain dimension. The efficiency of the filter cartridge determines whether a certain ‘carrier’, be it particle, or droplet, or something else, will be adsorbed or not.
The MedicCleanAir Mobile HEPA Unit has 100% efficiency on particles of 0.3µm and larger.
Additionally, the MedicCleanAir® Mobile HEPA Unit has been tested on particles which are 30x-times smaller than 0.3 microns. The efficiency of the Mobile HEPA Unit on particles of 0.017 microns is 99.27%. – See test results scientific –
In other words: the risk that something can pass the MedicCleanAir® Mobile HEPA Unit is 0% on 0.3 microns and limited to 0.7% on 0.017 microns. Furthermore if any should not be adsorbed, the chance of recapturing the contaminant is 99.3%!
Conclusion
The efficiency, capturing or break-through of pollutants is not to be discussed for particles of size of 0.3 microns and bigger. The results are 100% positive, 100% adsorption.
As far as the carriers of bacteria and viruses smaller than 0.3 microns are concerned the MedicCleanAir® Mobile HEPA Units have an efficiency of over 99% adsorption capability as shown multiple medical tests – see test results medical –
How to dispose of the filter cartridges?
The filter cartridges used in normal hospital working conditions go with the normal waste procedures of the hospital to waste factories (to be burned).
However, in some circumstances the filter cartridges have to be treated differently. Example for this is when the MedicCleanAir® Mobile HEPA Unit has been used during the preparation of cytostatic products in pharmacy labs. Cytostatic products are being used to make drugs for patients with cancer. Cytostatic products are toxic themselves, and become airborne (gas) at normal room temperature. MedicCleanAir® Mobile HEPA Units are installed in such preparation rooms because the normal safety cabinets are not equipped with activated carbon filters (necessary to adsorb gases). When MedicCleanAir® Mobile HEPA Units are implemented in these labs, the filter cartridges adsorb these toxic gases, and have to be disposed of through the channel of toxic waste of the hospital (which exists in every hospital)
Conclusion: usually, filter cartridges are disposed through normal waste procedures
Where do we have to change the filters cartridges?
In the basement of the hospital or outside the hospital. The maintenance or changes of filter cartridges are never to be done within the area of use. But, these instructions are also mentioned in the manual which accompanies each unit.
Does MedicCleanAir® have other types of filters?
Yes, see products
Faut-il prévoir un autre entretien de la machine lors du remplacement de la cartouche filtrante?
Normalement pas. Remplacement du filtre après 12 mois, opération pendant laquelle l’intérieur de la machine (où la cartouche filtrante est placée) et l’extérieur de la machine sont désinfectés. Des instructions de maintenance sont toutefois jointes au manuel qui est fourni avec chaque unité HEPA mobile MedicCleanAir®.
Le moteur peut-il être contaminé?
Non, le moteur ne peut pas être contaminé puisqu’il est installé dans la zone où l’air filtré HEPA sort de l’unité HEPA mobile. De l’air pollué n’est donc jamais en contact avec le moteur.
Pourquoi choisir l’acier inoxydable?
De l’acier inoxydable est principalement utilisé dans les zones critiques des hôpitaux en raison de sa capacité stérile. Comme l’acier inoxydable est très lisse, des contaminants ne peuvent pas y adhérer, et l’unité HEPA mobile MedicCleanAir® est brillante en surface, ce qui assure que tout dépôt est visible et que la surface est propre. Néanmoins, les unités MedicCleanAir® dernière génération sont en époxy avec revêtement antibactérien – voir également la question “Les unités HEPA mobiles peuvent-elles s’auto-contaminer?”
Devons-nous prévoir des pièces de rechange pour cette machine?
Non. Jusqu’à ce jour, MedicCleanAir® n’a enregistré aucune défaillance où que ce soit dans l’appareil.
Devons-nous prévoir des adaptations à la chambre ou au service pour installer ces appareils?
Non, ces appareils sont des unités autonomes. Ils aspirent l'air pollué, purifient l'air et le réinsufflent dans la chambre du patient ou le service. L’unité doit être posée sur une tablette à 2/3 de la hauteur du mur. Une alimentation électrique doit être prévue (220V), unité à mettre sous tension et à ne plus toucher pendant 12 mois, le distributeur se chargeant à ce moment-là du remplacement de la cartouche filtrante et de la maintenance. Toutes les unités HEPA mobiles MedicCleanAir® sont équipées d’une alarme qui informe le client de la nécessité de remplacer la cartouche filtrante.
Où devons-nous placer cet appareil dans la chambre ou le service?
L’unité doit être installée sur le mur ou en haut d’un placard (à 2/3 de la hauteur du mur).
Dans le cas de patients infectieux, à proximité du patient, dans le cas de patients à immunité compromise, en face du lit, dans le cas où la contamination provient de la grille d’un système de ventilation, l’unité HEPA mobile MedicCleanAir® est à installer à proximité de cette grille. Si la source de contamination se trouve derrière la porte, placez la machine à côté de la porte ou au-dessus. – Voir également la question “Flux d’air et l’importance de la zone de respiration” –
L’unité HEPA mobile MedicCleanAir® exerce-t-elle une quelconque influence sur le chauffage, le refroidissement, l’humidification ou l’assèchement de l’air présent dans la chambre?
Non, l’unité HEPA mobile MedicCleanAir® purifie l’air. L’appareil n’influence aucunement le chauffage ou le refroidissement, ni l’humidification ou l’assèchement de l’air. Il s’agit d’une Infection Control Unit – un appareil de purification d’air.
Combien de temps l’appareil doit-il fonctionner? Devons-nous le mettre en ou hors tension?
24/24 heures, tous les jours : pendant 12 mois ou aussi longtemps que l’alarme de remplacement de filtre ne signale pas que la cartouche filtrante doit être remplacée. La raison: la contamination dans les hôpitaux provient de l’intérieur de l’hôpital et pour conserver une bonne qualité d’air, l’unité HEPA mobile MedicCleanAir® doit être opérationnelle en continu. – Voir graphique rouge et bleu dans la brochure – les machines ont été branchées (la contamination baisse), la contamination fluctue (en raison de l’ouverture de portes pour soigner les patients, etc.) et puis les unités ont été débranchées. Résultat : la contamination augmente immédiatement. Les unités HEPA mobiles MedicCleanAir® doivent donc fonctionner en continu.
Résumé rapport V.I.T.O. : 2000/MIM/R/7 – MedicCleanAir® – nr. 991351.
MedicCleanAir® Efficiency on regular Indoor Air / all particle sizes / working conditions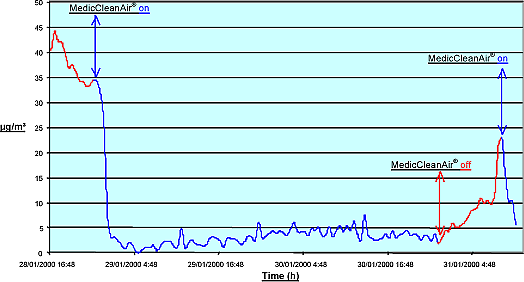
HEPA fixes dans notre hôpital.
Nous disposons déjà de systèmes de ventilation HEPA fixes dans notre hôpital pour certaines unités de soins intensifs. Avons-nous également besoin d’unités mobiles HEPA MedicCleanAir® ? Ou, peuvent-elles aider au cas où nos systèmes HVAC ne seraient pas conformes aux normes ?
Il est clair que des systèmes HVAC intégrés équipés de filtres HEPA sont de bons systèmes et qu’ils satisfont très souvent aux normes requises en matière de qualité d’air dans certains services à risque. Comme tous les systèmes de ventilation doivent prélever de l’air frais à l’extérieur de l’hôpital, c’est la qualité des filtres installés dans ces systèmes qui déterminera au départ la qualité d’air dans l’hôpital ou ce service spécifique.
Néanmoins, il existe une série de facteurs critiques et de limitations en ce qui concerne l’application de systèmes HVAC équipés de filtres HEPA:
Maintenance:
En l’absence de maintenance, y compris le remplacement périodique du filtre, à un moment donné (généralement, au moins une fois l’an), tous les conduits du système HVAC-system sont pollués par des micro-organismes qui peuvent se développer et/ou se multiplier librement. Quand la maintenance a été « oubliée », le mal est fait. Cette situation peut être réparée/remédiée à l'aide des unités mobiles HEPA MedicCleanAir®.
La contamination se développe au sein de l’hôpital:
La pollution ou les CFU se développent dans les bâtiments et augmentent dès qu’une activité se déroule dans la zone. Dès que des personnes (patients, visiteurs ou personnel) sont présentes dans une zone donnée, la contamination prend de l’ampleur. Les systèmes HVAC équipés de filtres HEPA tentent de réduire cette contamination en remplaçant l’air intérieur par de l’air filtré HEPA. Une opération de longue durée et qui est souvent totalement inefficace en raison de l’absence de flux d’air.
Les unités HEPA mobiles MedicCleanAir® purifient l’air de l’intérieur et accomplissent la tâche de procurer de manière rapide et efficace de l’air filtré HEPA à la zone à risque, comme démontré par de multiples études médicales par plusieurs hôpitaux universitaires. - Voir les résultats de tests -
Patients à immunité compromise:
Les patients à immunité compromise doivent pouvoir respirer de l’air filtré HEPA. Les grilles fournissant de l’air filtré HEPA devraient donc être positionnées de sorte que l'air filtré HEPA provenant du système HVAC arrive directement au patient à immunité compromise (zone de respiration). Ce n’est pas le cas dans 90% de toutes les chambres de patient. En outre, les patients à immunité fortement compromise doivent séjourner dans des chambres à pression positive. Les systèmes HVAC existants de l’hôpital ne le permettent pas dans 90% de tous les cas. L’utilisation et l’implémentation des unités mobiles HEPA MedicCleanAir® résolvent ce(s) problème(s). – Voir produits, MedicCleanAir® – Concept ISO
Patients infectieux:
Les patients infectieux expirent ou libèrent certaines espèces infectieuses (par exemple, tuberculose, grippe aviaire, syndromes respiratoires graves...). L’air dans cette zone à risque doit donc être purifié aussi vite que possible. Comme les systèmes HVAC équipés de filtres HEPA ont recours à la technique de suppression, l’air n’est pas purifié, mais supprimé de la zone à risque. En outre, les systèmes HVAC souvent réutilisent un pourcentage élevé de l’air en vue d’économiser sur le coût du chauffage et/ou refroidissement. Très souvent, ces systèmes HVAC ne sont pas équipés de filtres HEPA sur les grilles d’extraction du système de ventilation, les espèces infectieuses se répandant donc dans le reste de l’hôpital.
Les patients infectieux devraient séjourner dans une chambre à pression négative. Très souvent, le système HVAC équipé de filtres HEPA est incapable d’atteindre cet objectif. Par conséquent, d’autres patients, visiteurs et membres du personnel sont vulnérables à ces agents infectieux.
Les unités mobiles MedicCleanAir® HEPA résolvent non seulement le problème des agents infectieux, mais peuvent également équiper votre hôpital en chambres à pression négative. La durée totale d'installation d’une telle solution ne dépasse pas _ journée. – Voir produits, MedicCleanAir® – Concept ISO.
Conclusion:
Si vous êtes confronté à des comptages élevés de CFU dans des services à risque avec systèmes HVAC équipés ou non de filtres HEPA, contactez MedicCleanAir® – nous résolvons le problème.
dans nos blocs opératoires.
Dans le passé, les installations à flux laminaire étaient ce qui se faisait de mieux pour protéger le patient à opérer. Les installations à flux laminaire sont censées alimenter la zone de la table d’opération en air pur.
Toutefois, de multiples études médicales ont démontré que ces installations fonctionnent souvent uniquement en théorie et non pas en pratique. Les raisons principales: les nombreux appareils et le personnel hospitalier autour de la table d’opération gênent le flux d’air de l’installation à flux laminaire qui à son tour amène de l’air contaminé près du patient.
En outre, les zones proches de la table d’opération ne sont pas purifiées par le système à flux laminaire (voir schéma - zone bretelle). Par conséquent, des infections peuvent s’y produire également, ainsi que dans les chambres de préparation ou de revalidation (l’endroit où le patient est le plus faible); des locaux qui souvent ne sont pas équipés d’un quelconque système de filtration HEPA.
Comment résoudre le problème:
Installer des unités HEPA mobiles MedicCleanAir® puisqu’elles purifient le bloc opératoire complet (le local dans son ensemble et non par une zone donnée).
Conclusion:
Les systèmes à flux laminaire de blocs opératoires sont souvent inefficaces ou ne réduisent que peu les infections dans les blocs opératoires.
Remarque:
Bon à savoir: 95% de toutes les opérations sont un succès. La tâche que le médecin doit effectuer est normalement une réussite dans 95% des cas. Si quelqu’un meurt, il est dit « il/elle n’a pas survécu à l’opération ». La vérité est que le patient a été infecté avant ou après l’opération et qu’il est décédé d’une complication / infection. Et non pas parce que l’opération s’est mal déroulée.
Bloc opératoire ordinaire: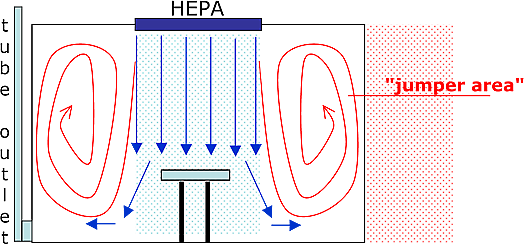
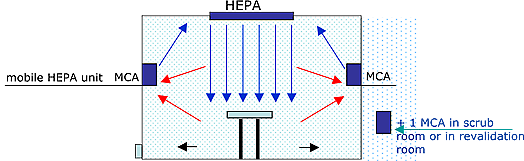
Solution:
Unités MedicCleanAir® PRO dans le bloc et les zones voisines, série MedicCleanAir® ISO 100 ou ISO 200 pour créer une de pression positive.
Pour des informations détaillées à propos de votre situation spécifique, prière de contacter MedicCleanAir®.
Les infections acquises en milieu hospitalier peuvent se transmettre par 3 manières: le contact, les aliments, vecteur et par l’air.
Le contact désigne le fait de toucher un objet ou quelqu’un. Une foule de mesures préventives ont déjà été implémentées pour réduire les infections par contact; par exemple, se laver les mains 10 fois par jour, interdiction pour le médecin d'utiliser un crayon de patient à patient, de service à service, obligation de nettoyer régulièrement les boutons de porte, etc.
Les aliments sont - ou sont normalement - sous contrôle. Néanmoins, les aliments se contaminent parfois parce que nous sommes tellement habitués à ce que notre chaine alimentaire soit propre et complètement maîtrisée. Souvent, les locaux de stockage et de préparation ne sont pas propres ni désinfectés.
Le vecteur désigne notamment les moustiques, mouches, rats, souris, cafards qui sont normalement sous contrôle moyennant une bonne hygiène.
Il est plus difficile de conserver l’air (y compris les gouttelettes) exempt de contaminants parce qu’il circule de service à service par les portes, couloirs, systèmes HVAC, etc.
Dans le passé, conserver l’air exempt de contaminants s’opérait principalement en isolant un service du reste de l’hôpital, par des mesures strictes d’hygiène, des systèmes de ventilations HEPA intégrés coûteux, des systèmes à flux laminaires coûteux, etc. Néanmoins, ces mesures préventives, dont certaines sont hors de prix, se limitent toujours à une petite zone de l’hôpital et n’ont qu’un faible impact sur la réduction des infections aérogènes.
Il semble que l’air est de plus en plus un « transporteur » d’infections hospitalières. Il est indubitable que très souvent des CFU sont détectés à des endroits qui ont été stérilisés précédemment et qui n’ont pas été touchés par quiconque. Comme certains de ces CFU étaient considérés pouvoir être transmis uniquement par contact, l'air doit lui aussi être un "transporteur".
La preuve en est donnée dans plusieurs tests médicaux sur l’aspergillose, et récemment par les études médicales relatives au fait que le SARM est également aérogène.
Solution :
Des tests médicaux, cliniques et en laboratoire ont démontré que les unités HEPA mobiles MedicCleanAir® constituent la solution pour ramener à zéro les contaminants, les agents infectieux et le taux d’infection de patients (voir les résultats de tests).
Il semble que l’air est de plus en plus la cause principale des infections hospitalières.
Dans le passé déjà, les contacts et les aliments pouvaient faire l’objet de mesures.
Ce n’était pas le cas pour l’air - jusqu’à présent.
Pour des informations détaillées à propos de votre situation spécifique, prière de contacter MedicCleanAir®.
La question de savoir comment les infections se transmettent a fait et est encore toujours l'objet de discussions.
L’attention est concentrée sur la transmission par « contact » puisque le « contact » est le moyen le plus évident de transmission et par conséquent, les mesures sont destinées à prévenir la transmission par « contact ».
Fréquemment, la transmission aérogène est négligée, parfois même en désavouant le lien entre le « contact » et la transmission « aérogène ».
En raison de l’occurrence croissante du SARM, il est à noter que cette attitude change (légèrement).
La raison : en dépit de mesures sévères de contrôle et d’hygiène pour empêcher la transmission par contact, le SARM pose aux hôpitaux un problème grandissant et donc une autre option - la transmission aérogène - doit être considérée.
Il est vraisemblable que l’attention accordée par les médias au SARM a contribué à changer l’attitude envers la « transmission aérogène ».
Depuis 2002, lorsque les faits cliniques sur les unités HEPA mobiles MedicCleanAir® ont été publiés en matière de concentrations d'aspergillose « dans l'air » - « sur des surfaces » - « au sol », les questions suivantes se posent:
- Pourquoi le matériel, le mobilier, les équipements médicaux, etc. sont-ils contaminés par les CFU alors que des personnes ne les ont pas touchés?
- Pourquoi le matériel, le mobilier, les équipements médicaux, etc. ne sont-ils pas contaminés par les CFU lorsque MedicCleanAir® a été déployé ?1
Introduction
Le Staphylococcus aureus résistant à la méticilline (SARM) est un type de bactérie qui résiste à certains antibiotiques. Ces antibiotiques comportent de la méticilline et d’autres antibiotiques courants comme l’oxacilline, la pénicilline et l’amoxilline.
Les infections à staphylocoque, y compris le SARM, apparaissent le plus fréquemment dans les hôpitaux et centres de soins (comme les centres d’hébergement et de soins de longue durée et les centres de dialyse) chez les personnes dont le système immunitaire est affaibli.2
Le mode principal de transmission du SARM est essentiellement de patient à patient via les mains temporairement colonisées du personnel de soins.
Le personnel de soins contracte l’organisme:
- par contact avec un patient, ou
- par la manutention de surfaces / matériaux contaminés.3 – 4
Depuis que le SARM a été détecté dans plusieurs endroits, y compris les sols, le linge, les équipements médicaux et le mobilier médical, la transmission par des environnements inanimés peut donc être également importante.
La transmission aérogène est généralement considérée se produire à une plus faible fréquence que par le contact direct, mais le SARM sous forme d’un bioaérosol peut contaminer l’air et provoquer une infection aérogène.5
Le coût d’une infection au SARM est estimé à 10 000 36 000 euros.6
Journal of Hospital Infection (2002) 50; 30 – 35
Evaluation of bed-making related airborne and surface methicillin-resistant Staphylococcus Aureus contamination.
Les faits dans cette publication:
- L’étude a été menée d’août 2000 à juillet 2001.
- Les patients SARM séjournaient dans des chambres fermées à un lit, connectées à un système de climatisation central.
- Dans l’heure qui précédait et suivait la préparation du lit, il n’y avait pas d’autre activité du personnel, ni de visiteur.
- L’échantillonnage de l’air a été effectué avant, pendant, 5, 30 et 60 min après avoir fait le lit.
- Des particules contenant du SARM ont été mesurées en 6 étapes associées à la taille des particules
- étape 1 > 7 µm ; étape 2 4,7 – 7,0 µm ; étape 3 3,3 – 4,7 µm
- étape 4 2,1 – 3,3 µm ; étape 5 1,1 – 2,1 µm ; étape 6 0,65 – 1,1 µm
Remarque MedicCleanAir®
Toutes les tailles satisfont aux qualifications « infection aérogène » et peuvent se transmettre à d’autres endroits par l’air.
La transmission peut s’effectuer à l’environnement direct, par exemple le service voisin, mais également à d’autres zones de l’hôpital par le système de ventilation.
Les tailles des étapes 3 – 4 – 5 – 6 / de 0,65 à 4,7 µm qui s’inhalent peuvent atteindre les poumons.
L’efficacité de MedicCleanair® Pro sur des particules contenant du SARM est de 100 %.7
Les particules contenant du SARM sont libérées dans l’air lorsque les lits sont faits.
Contamination SARM en CFU/m³
- pas d’activité (avant de faire les lits) ~ 6
- 30 et 60 minutes après avoir fait les lits ~ 6
- 15 minutes après avoir fait les lits ~ 30
- pendant que les lits sont faits ~ 116
Remarque MedicCleanAir®
Même sans activité, 6 CFU/m_ (particules contenant du SARM) sont aérogènes.
L’étude – Discussion
« Ces constatations suggèrent que l’augmentation du SARM aérogène pendant que les lits sont faits peut contaminer l’environnement hospitalier et peut jouer un rôle dans la colonisation SARM de la cavité nasale, ou consécutivement, dans les infections SARM respiratoires. Il est donc capital de concevoir un système de contrôle efficace pour limiter l’accumulation de SARM dans les environnements où de l’air est recirculé. Le flux d’air unidirectionnel laminaire, la ventilation d’air et la filtration d’air pourraient être bénéfiques dans des environnements hospitaliers et devraient être considérés pour les chambres d’isolement ».
« Bien qu’il existe des mesures de prévention et de contrôle d’infection au SARM acquise en milieu hospitalier, comme la désinfection des mains, le port de gants, d'un masque, et l'enlèvement du SARM dans la cavité nasale, peu de mesures sont destinées à contrôler les bactéries aérogènes ».
MedicCleanAir®
Sur la base de plusieurs publications, y compris le Journal of Hospital Infection (2002) 50; 30-35 et ses références, il est évident que les infections SARM nécessitent 3 mesures pour empêcher la transmission:
- Les mesures d’hygiène existantes pour prévenir la transmission par contact devraient être sévèrement contrôlées
- Les patients infectés au SARM devraient être isolés, et
- La chambre d’isolement proprement dite devrait être équipée d’un système efficace de purification d’air HEPA pour contrôler les particules contenant du SARM : CFU numbers Journal of Hospital Infection (2002) 50; 30 – 35.
Remarque
Le concept MedicCleanAir®-ISO propose un concept réalisable, économique pour créer des chambres A.I.I. (Airborne Infection Isolation) qui sont rapidement déployées - voir le concept pour la tuberculose et les syndromes respiratoires graves.
Une maladie infectieuse comme la tuberculose se traite dans un service "Infection" spécialisé spécifique, et des chambres A.I.I. permanentes y sont nécessaires.
Le SARM est présent chez différentes populations de patients, donc dans différents services, ce qui rend la discussion sur les chambres A.I.I. permanentes très difficile.
Faits SARM
Les patients infectés au SARM doivent être séparés de l’environnement et être isolés.
Les particules contenant du SARM (CFU) sont toujours présentes, même en l’absence d’activité.5
Le nombre de CFU par M_ augmente (explose) pendant des activités.5
Recommandation MedicCleanAir®
Installation de 1 MedicCleanAir® PRO dans la chambre où un patient SARM est traité.
Ceci empêchera la transmission de contamination SARM aérogène, et le/la patient(e) sera lui(elle) protégé(e) contre une autre contamination (aérogène).
Directives MedicCleanAir®
La qualité fournie par MedicCleanAir® Pro sera optimale moyennant respect des directives suivantes.
- MedicCleanAir® Pro à installer à côté du lit du patient, sur le côté du lit opposé à la porte.
- Fonctionnement de l’unité MedicCleanAir® au niveau 1 ou 2 pendant la période de non-activité (6 FU/m3).
- Fonctionnement de l’unité MedicCleanAir® au niveau 4 pendant que le lit est fait et 15 minutes après (les 30 et 116 CFU/m3).
- Porte fermée pendant que le lit est fait et « quelques » minutes après.
- « Quelques » dépend de la taille de la chambre (voir remarque 2 ci-après).
Remarque 1
L’efficacité de MedicCleanair® sur toutes les tailles de particules contenant du SARM de 0,65 – 7 µm est de 100 %.7
Remarque 2
L’efficacité de la cartouche filtrante MedicCleanAir® et le flux d’air qui est créé par l’appareil lui-même établissent et préservent l’intégrité de l’air dans la chambre d’isolement.
Des tests par l’hôpital universitaire St. Pierre de Bruxelles - Belgique - ont démontré que MedicCleanAir® nécessitait 7 minutes pour atteindre une « qualité d’air salle blanche » dans leurs chambres d’isolement de 28 m3.
Remarque 3
Les unités HEPA mobiles MedicCleanAir® éliminent non seulement le SARM aérogène, mais se traduisent également par un risque moindre de contamination de surfaces comme les instruments médicaux, le mobilier, etc.
Ce qui ne se trouve pas dans l’air ne peut pas se déposer.
Un fait qui a été prouvé par une étude longitudinale sur l’aspergillose invasive publiée par l’E.B.M.T..6
Les tailles de l’aspergillose invasive correspondant aux tailles du SARM aérogène
Références:
1. Bone Marrow Transplant 29, (2) 2002 – p. 5245 Nº 852
2. Centre of Disease Control (CDC)
3. Infect Control Hosp Epidemiol 1989; 10: 106 – 110
4. Infect Control Hosp Epidemiol 1997; 18: 622 – 627
5. Journal of Hospital Infection (2002) 50; 30 – 35
6. Am. J Infect Control 2002; 30()3): 145 – 152
7. VITO 2000/MIM/R/006
© MedicCleanAir® – 2005
Information:
Journal of Hospital Infection (2002) 50; 30 – 35
Evaluation of bed-making related airborne and surface methicillin-resistant Staphylococcus Aureus contamination.
Sneezing Airborne Spread of MRSA – JID 2006:194 (15 octobre 2006)
Pour des informations détaillées à propos de votre situation spécifique, prière de contacter MedicCleanAir®.
Il existe 4 types de techniques pour « filtrer » ou « purifier » l’air.
A. La filtration mécanique:
technique professionnelle utilisée par exemple dans les salles blanches, le flux laminaire (comme MedicCleanAir® le fait).
B. La filtration électrostatique:
est basée sur la formation de champs électromagnétiques pour attirer les particules (uniquement des particules). Parfois, également équipée d’un filtre au charbon actif distinct en tant que filtre final pour adsober les gaz.
C. Ionisation:
création d’ions négatifs pour maintenir un rapport acceptable entre les ions positifs et négatifs.
D. UV et désinfection:
élimination de micro-organismes par radiations UV ou par pulvérisation d’insecticides / produits chimiques spécifiques.
Voir les autres questions pour connaître les remarques sur chaque technique de filtration.
Cette technique ajoute des ions 'négatifs' (n-ION=émettant de l’énergie) à l’air afin de tenter de compenser les ions 'positifs' (p-ION=consommant de l’énergie) qui se développent par ou en raison de la pollution aérogène.
Le rapport entre : (n-ION) et (p-ION)
En montagne : 3 : 1 (air frais pur)
En ville : 1 : 500 (air pollué)
Les n-Ions sont disponibles dans l’air, mais sont éliminés par les p-IONS.
Les p-Ions sont créés par ou se développent en raison de la pollution aérogène (particules).
Cette technique n’élimine par les p-IONS (énergie négative) provoqués par la pollution, mais tente d’augmenter le nombre de n-IONS qui à leur tour sont éliminés en continu par les p-IONS disponibles.
La technique ou l’unité d’ionisation produit des n-IONS et ne fait rien à la pollution dans l'air.
Un exemple pratique / une comparaison:
Prenons un véhicule avec un trou dans le moteur et de l'huile qui fuit du moteur.
Option 1
Ajouter en permanence de l’huile au moteur pour que le moteur puisse continuer à fonctionner.
Peut se comparer à la technique d’ionisation.
Option 2
Réparer le trou, soit enlever le créateur de p-Ions (= facteur de pollution aérogène), ce qui est fait par MedicCleanAir®.
Conclusion:
Les techniques d’ionisation sont inefficaces, puisque fondamentalement elles ne font rien à la pollution aérogène (et donc au contrôle de l’infection). Aucun impact positif (à court ou long terme) n'est démontré dans les études médicales. La technique s’accompagne d’effets secondaires, qui sont même dangereux pour les patients à immunité compromise. (Ozone - voir également les remarques sur la technique électrostatique).
Par conséquent, à ne pas utiliser dans des institutions médicales.
L’utilisation d’UV par opposition à la filtration HEPA comme mesure de contrôle d’infections dans des institutions de soins de santé demeure un thème qui prête à confusion.
Les CDC guidelines for Environmental Infection Control 2003 et particulièrement le haut de la page 17 (= p. 31 de 249) stipulent clairement ce qui suit:
« Comme l’efficacité clinique de systèmes UV varie, l’UVGI n’est pas recommandé pour la gestion de l’air préalablement à la circulation d’air provenant de chambres d’isolement aérogène. Il est également déconseillé de recourir en tant qu'alternative à la filtration HEPA, au rejet local de l'air à l'extérieur ou à la pression négative. L’utilisation de lampes UV et la filtration HEPA dans une seule unité offre uniquement un minimum d’avantages en matière de contrôle d’infections par rapport aux avantages que procurent le recours à seulement un filtre HEPA. Des systèmes de conduits à UVGI ne sont pas recommandés en tant qu'alternative aux filtres HEPA si l’air des chambres d’isolement doit être recirculé à d’autres zones de l’institution. La maintenance régulière des systèmes UVGI est cruciale et consiste généralement à garder les ampoules exemptes de poussière et de remplacer le cas échéant les ampoules usées. Les problèmes de sécurité associés à l’utilisation de systèmes UVGI sont décrits dans d’autres directives. »
Les directives les plus récentes du CDC 2007 ne mentionnent plus les UV.
En bref:
- Les UV ne sont plus recommandés par le CDC puisque la sécurité, la maintenance, le contact de l’air avec les ampoules UV, etc. sont d’une importance cruciale, bien plus importants que ce que le CDC stipule:
- L’efficacité clinique des systèmes UV diffère grandement suivant le fabricant.
Que chaque fabricant prouve que son système spécifique (UV ou outre) est efficace, utilisé dans des institutions hospitalières réelles, dans des conditions hospitalières réelles, sur le court comme le long terme. Preuve qui peut être délivrée uniquement par des études médicales, réalisées par des professeurs et des hôpitaux réputés, et publiées au plan international.
Comme déclaré par le CDC, les seules sources fiables corroborant les décisions hospitalières prises en matière de directives de contrôle des infections sont les multiples études médicales et les attestations d'organisations qu’un appareil donné est efficace et efficient.
Toutes les autres déclarations et les brochures de fabricants ne sont pas valables et n'offrent aucune certitude.
Conclusion:
Les UV ne sont pas à utiliser dans des institutions médicales
La filtration électrostatique ne s’utilise pas dans les systèmes professionnels (motifs : la sécurité, l’efficacité et les effets secondaires).
Deux caractéristiques clés sont “adjugées” (avantages vs filtration mécanique):
- avantage de prix: le coût de fabrication est très faible.
- pas de perte de pression ou perte très faible : comme des filtres ne sont pas installés, l’air ne subit pas d’étranglement – un petit ventilateur (prix !) d'une capacité de 100 M3/heure délivre également 100 M3/heure.
Filtration électrostatique et particules
Pour les particules, cette technique est raisonnablement acceptable à condition que l’appareil soit nettoyé environ toutes les 48 heures. (Coût élevé de la maintenance)
Si ce n’est pas le cas, une diminution d’efficacité d’environ 40% est observée.
Comparaison de tests aux E.-U. – mécanique vs électrostatique –:
Après 4 jours, la performance de la technique électrostatique diminue de 89% par rapport à la technique mécanique.
Le coût de la maintenance joue un rôle (invisible) important.
Filtration électrostatique et gaz
La technique électrostatique n’élimine pas les gaz/composés chimiques.
Remarque :
Des filtres au charbon actif sont parfois installés dans la technique électrostatique en tant que filtre final.
Le charbon actif a tendance à se pulvériser en cas de saturation.
Lors de la pulvérisation, ces petites particules s’envolent dans l’air, créant une nouvelle pollution.
Filtration électrostatique et ses effets secondaires:
La technique électrostatique crée toujours de l’ozone (qui attaque le système immunitaire humain).
En cas de maintenance/nettoyage insuffisant des appareils électrostatique, de fortes concentrations d’ozone sont produites.
Comme les unités électrostatiques sont en plastique, elles contiennent des éléments toxiques.
Conclusion:
Ne convient pas aux institutions médicales.
1. L’enveloppe d’une unité HEPA mobile:
Il est bien connu que l’acier inoxydable (ou un revêtement époxy antibactérien) est le seul matériau qui est totalement sûr pour la préservation de locaux stériles (outils opératoires, tables, rayons, couteaux, clamps, etc.). Comme il s'agit du contrôle d’infections, il faut que les patients nécessitant des unités HEPA mobiles bénéficient des meilleurs matériaux.
Si l’acier n’était pas nécessaire, il ne serait pas utilisé dans les hôpitaux puisqu’il est plus cher que le plastique et le bois.
Des plastiques sont mélangés à des PCB (biphényle polychloré) durant le processus de fabrication. Ils sont nécessaires pour donner aux plastiques la forme souhaitée. Malgré leur aspect attrayant, leur utilisation doit être évitée dans les hôpitaux. Ces matériaux dévitalisants sont toxiques et connus pour être libérés en continu par les plastiques.
Les pièces en bois sont également traitées avec différents types de produits avant d’être installées et utilisées à leur destination finale (l'unité HEPA mobile).
En outre, ces deux matériaux ne conviennent pas puisque des germes peuvent adhérer aux surfaces. Comme les patients doivent être entourés par des produits et des matériaux qui contaminent le moins possible (doivent être stériles), l’acier inoxydable est le seul à apporter la réponse.
Comparaison: la filtration HEPA s’accompagne d’une efficacité de 99,97 % pour toutes les particules d’une taille jusqu’à 0,3 µm ou 0,0003 mm. Envisagerions-nous alors d’utiliser du bois ou du plastique dans des appareils qui doivent fournir ce type d’efficacité? NON, nous ne l’envisageons pas.
MedicCleanAir® utilise de l’acier inoxydable!
2. La construction de l’unité HEPA mobile proprement dite:
Les conduits contaminés de systèmes HVAC sont un problème bien connu dans les bâtiments, y compris les hôpitaux. L’humidité constante de l’air et la température de l’air sont le substrat idéal de reproduction pour les moisissures, spores et bien d’autres espèces. Il faut donc que l’unité HEPA mobile soit construite de sorte que l’admission d’air et l’extraction d’air se trouvent le plus près possible du filtre HEPA. Plus la distance est importante, plus le risque de développement au sein de l’unité HEPA mobile est élevé.
Les unités HEPA mobiles MedicCleanAir® sont construites de sorte que l’admission d’air et l’extraction d’air se trouvent au plus près du filtre HEPA.
3. Le filtre en soi comme source de contamination:
Les unités HEPA mobiles MedicCleanAir® ont été testées médicalement, cliniquement et scientifiquement. Pendant ces tests, des échantillons ont également été prélevés du côté propre du filtre pour vérifier l’absence d'espèces sur ou à travers le filtre. Elles n’ont en aucun cas été identifiées sur le côté propre du filtre usagé. (Remplacement cartouche filtrante 1x an !)
Voir également la question relative aux filtres.
Théorie:
Des unités HEPA mobiles efficaces peuvent s’utiliser d’un service à l'autre sans nécessiter la maintenance ou le remplacement de la cartouche filtrante.
Conseil de MedicCleanAir®:
Une unité HEPA mobile peut parfaitement s’utiliser en différents endroits contre la contamination aérogène. Il est toutefois inutile de rechercher des difficultés ou des risques inutiles dans un environnement hospitalier. Lorsque l’unité HEPA mobile s’utilise contre la tuberculose, continuer à l'utiliser contre la tuberculose A MOINS que MedicCleanAir® (ou l’agent) ait désinfecté l’unité HEPA mobile et remplacé la cartouche filtrante.
C’est tout simplement une question de bon sens. Affirmer qu’un appareil peut être déplacé d'un patient atteint de tuberculose vers une salle d’opération ou depuis un patient à immunité compromise vers un patient infectieux n'est pas réaliste.
Bien que les unités HEPA mobiles MedicCleanAir® aient été testées à l’intérieur, à l’extérieur, techniquement, médicalement et cliniquement dans des conditions hospitalières réelles « normales » comme « extrêmes », des microbiologistes, des labos, des professeurs, des scientifiques, etc. souhaitent parfois effectuer des tests complémentaires. Ils sont motivés par le besoin de disposer de preuves supplémentaires de l’efficacité des unités HEPA mobiles MedicCleanAir® dans leurs conditions spécifiques. Cette preuve complémentaire d’efficacité est alors ajoutée au dossier destiné à obtenir les fonds nécessaires pour acquérir les unités HEPA mobiles MedicCleanAir®.
Afin d’éviter les erreurs éventuelles, les résultats inexacts, etc., nous ne pouvons que souligner l’importance d’utiliser la procédure correcte pour tester les unités HEPA mobiles MedicCleanAir®.
Le protocole adapté est nécessaire, même pour un « test rapide ». Le protocole devrait dans tous les cas se baser sur les directives reconnues internationalement pour tester des systèmes de purification d’air.
Il existe trois manières d’effectuer des tests sur particules:
- prélever des échantillons de particules (test à court terme - quelques heures/jours)
- prélever des échantillons des CFU (Colony Forming Units ) (test à moyen terme - quelques semaines)
- Prélever des échantillons dans le cadre d’une étude médicale, clinique et microbiologique complète, y compris tous les types de variables. (test à long terme - quelques années)
EN 1822 : La norme qui a fortement influencé le marché européen des salles blanches. Télécharger le PDF-Article de Thomas Schroth et du Dr Thomas Caesar.
Télécharger>
Airflow is the direction of air
In a negative pressure room, the direction of the air flow is from outside the room to the inside of the room.
In a positive pressure room, the direction of the air flow is from inside the room to the outside of the room.
The more air is extracted or supplied to the room, the stronger the air flow will be.
Pressure difference between a room and the adjacent area
Pressure difference is created when air is being extracted (negative) or supplied (positive) to a very well sealed room. Whenever the room has an opening, grid, integrated A/C, bad sealed windows, bad sealed doors, the creation of pressure difference will be impossible. Even with large amounts of air (extraction or supply), pressure difference will not be accomplished. Only air flow will increase.
Conclusion:
The amount of pressure difference (Pa-difference) depends of the sealing off the room itself. All openings must be sealed before pressure difference can be established.
When pressure difference is not obtained, it does not mean that the isolation room is not working properly. Namely, the air flow is correct and that is the main requirement.
1. Air flow
Air flow is the direction of the air inside the room itself + the direction of the air inside the room in relation to the adjacent areas.
A. Air flow inside the room created by the MedicCleanAir® air purification unit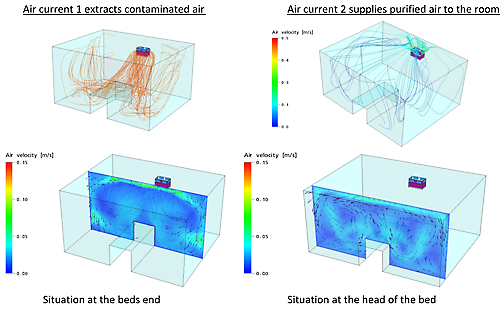
B. Air flow of the air inside the room in relation to the adjacent area.
Picture below: air is extracted at the left corner (bottom floor) + air is being purified by the MedicCleanAir® air purification unit installed against the wall, near the patients bed.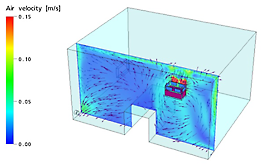
2. Pressure difference between a room and an adjacent area
Pressure difference is the difference between the amount of air inside a room compared to the amount of air inside an adjacent area, expressed in Pascal (Pa). Negative pressure rooms are rooms where there is less air inside the room then outside the room. Positive pressure rooms are rooms where there is more air inside the room then outside the room.
3. Air flow and air purification
In order to purify the air inside a room, the air purification unit must be able to circulate the air inside the room so that the air of every corner of the room is purified and exchanged with purified air. Only then the air quality inside the room is guaranteed. (See drawings A)
4. Air flow and pressure difference
4.1. Negative pressure rooms are rooms with less air inside the room. The air flow in relation to adjacent areas will be from outside the room towards the inside of the room.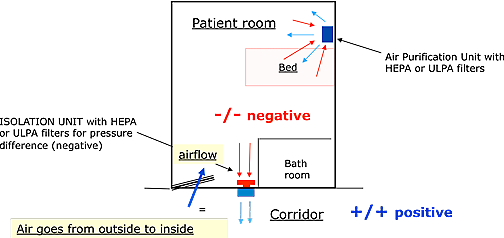
4.2. Positive pressure rooms are rooms with more air inside the room. The air flow in relation to adjacent areas will be from inside the room towards the outside of the room, towards the adjacent areas.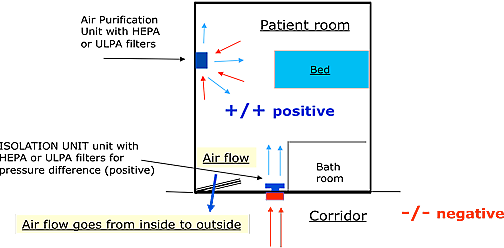
The amount of air that needs to be extracted or supplied to a normal patient room (5x4x2.6 meters) needs to be 100 to 150 m3/hour difference between extraction and supply.
5. Pressure difference itself (negative or positive)
Pressure difference between a room and an adjacent area can only be created when the room itself is sealed off completely. In case there are any leakages, it will be impossible to build up pressure difference. When pressure difference has been achieved, and one creates a leakage (e.g. opening of a door or window), pressure difference will immediately drop to zero and as long as the leakage is there, it will be impossible to build up pressure difference again.
Note: even without pressure difference, air flow can still be correct!
What are leakages that make the creation of pressure difference impossible:
Leakages are openings between the room and adjacent areas where air can float freely. E.g. windows that are not closing well, doors where air can float freely underneath, centralized HVAC-systems that supply cool or heated air, stand alone AC’s with connection to the outside, light fixtures that have openings towards false ceilings, etc.
Comparison:
We blow air into a new balloon. The balloon will have positive pressure inside. Then, we make a hole in the balloon and air will escape through that hole (air flow will be from inside to outside and will continue to be as this as long as air is being pumped inside the balloon – continue to blow the balloon). As a result of the hole, air pressure (the positive pressure inside the balloon) will drop to zero as all air will escape through the hole.
The same counts for rooms where air is being sucked out of (negative pressure rooms). As long as there are no leakages (holes) in that room, pressure difference will be achieved. As soon as leakages occur (holes), pressure difference will not be obtained or if obtained, will fall to zero.
Misunderstanding:
Stating that by increasing the amount of air being pumped inside / or sucked out of a room, one will solve the problem of leakages (holes) inside a room is not correct. As air always goes the easiest way (through holes), enormous ventilation systems with enormous air quantities will be needed to create pressure difference in rooms that are not sealed off well. Additionally in those circumstances, air flow will be very high (≥ 0.2 m/s) and thus influence the comfort (noise and wind draft) of the patient inside the room.
Conclusion:
Isolation rooms (negative or positive) are based on two factors:
- Air quality inside the room
- The direction of the air flow of the air in the room in relation to the adjacent areas, and preferably create pressure difference between the isolation room and the adjacent areas.
One may not simply state that an isolation room is worthless when pressure difference cannot be built up due to leakages. Air quality inside the room can be perfect and the air flow of the air inside the room in relation to the adjacent areas can be correct as well. Thus, isolating patients and protecting hospital staff and visitors in the best way possible. Nevertheless, when rooms are sealed of good, pressure differences of as high as 20 Pascal can be achieved.
MedicCleanAir® – June 2010.
«With the recent outbreak of the deadly Corona virus, it is extremely important for hospitals with isolated infected patients to keep the air in their environment safe and clean. Here is a small appearance of one of our air purification systems reported in the Belgian press this week.»







