أصبح إندماج تلوث الهواء المتزايد بالإضافة إلى العدد المتصاعد للمرضى الضعيفى المناعة مشكلة جدية ضمن بيئة المستشفى.
يُسبب تلوّث الهواء كلفة عالية أكانت من الجهة المادية أو من جهة حياة الانسان.
وبالتالي، فهناك حاجة عامة لأن نضمن النظافة والنقاوة القصوى للهواء في جميع أنحاء وأقسام المستشفى.
من أهم الشروط عند أخذ القرار بالنسبة لتطهير الهواء هو الشمولية والدقة في التطبيق: التخلص من جميع التلوّث.
لا فائدة من التخلص الجزئي للتلوّث.
في الصورة الإيضاحية التالية، ملحق فحص لـ"هواء" يحدد حجم التلوث، طريقة قياس هذا التلوث، وطريقة التخلص منه.
بعد إجراء فحص لأسباب وأصناف التلوث، يمكننا أن نحدده بنوعين:
1. عناصر صلبة (جسيمات):
مثال على ذلك: الغبار واللقاح وسناج الديزيل والجراثيم والفيروسات وغيرها.
نستطيع أن نزيل هذه الجسيمات الملوثة بفعالية وبشكل كامل بواسطة إما فلتر هيبا HEPA (مصفاة الجسيمات العالية الفعالية)، أو فلتر أولباULPA العالي النوعية.
من الضروري الأخذ في الحسبان أن 99,9٪ من جسيمات الهواء هي أصغر من ميكرون واحد (1µm) وأنّ:
1 ميكرون= 10- 3 (مم) = 0,001 (مم)
فإذا كانت مواصفات الفلتر هي إزالة الجسيمات الهوائية الملوثة إلى حد1µm، فهذا يعني أن الهواء قد طهّر بنسبة 0,1٪ من نسبة التلوث الكاملة. لهذا يتطلب أن يكون الفلتر على مستوى عال جدا من الفعالية لكي يطهر الهواء تطهيراً واف بالمراد.

2. غازات، وروائح ومواد كيمائية:
مثال على ذلك: مواد عضوية مثل الاسيتون
مثال على ذلك: مواد غير عضوية مثل الاوزون
الطريقة الوحيدة لإزالة هذه المواد الملوثة هي من خلال التنقية بالكربون المنشط.
لهذا، يجب أن تحتوي خرطوشة الفلتر المطهّرة للهواء على الفلترين المذكورين أعلاه حتى يكون بإمكانها إنجاز عملها بفعالية.
هنالك أيضا خصائص فنية مهمة أخرى، وهي:
مقدار كمية الهواء الذي يتم تطهيره بخلال فترة زمنية محددة (وهو يقاس بـ: م3/ الساعة). (الإمكانية والقدرة).
في الحقيقة، إن تدفق التلوث هو غير ثابت، بل هو متغيّر ومتقلب. لهذا، فالوقت الذي تستغرقه عملية التطهير مهم جدا خاصة في الأماكن العالية التلوث، مثل المختبرات.
طريقة امتصاص الأداة للهواء الملوث وموقع تركيبها في الغرفة (منطقة التنفس).
طريقة تزويد الهواء النقي وكيفية اختلاطه مع الهواء الملوث. (نمط التيارات الهوائية).
باختصار:
ما هو الهواء الملوث؟
الهواء الملوث هو شيئان: الجسيمات والغازات.
ما هي الجسيمات؟
الجسيمات هي كالغبار. كبيرة (كغبار الرمال أو الدخان المرئي والذي يكون جرّاء حرائق حقول النفط) وتكون أصغر وأصغر حتى تصل إلى حجم البكتيريا والفيروس (الغير مرئي بالعين المجرّدة).
كيف يمكننا أن ننزع هذه الجسيمات من الهواء؟
ننزع الجسيمات من الهواء بواسطة الفلتر. يعتمد عدد الجسيمات المنزوعة وكميتها وقياسها على فعالية نظام الفلتر وقدراته الأخرى.
ما هي الغازات؟
تتكون الغازات من مركبات كيمائية؛ كل غاز له تركيبته الخاصة.
كيف يمكننا أن ننزع هذه الغازات من الهواء؟
ننزع الغازات من الهواء بواسطة نظام فلتر يتّكل على الكربون المنشط.
كيف يمكننا أن ننزع الإثنين معاً- الجسيمات والغازات- من الهواء؟
هنا نحتاج إلى فلتر يكون أساسه من نوع هيبا (مصفاة الجسيمات العالية الفعالية) ومعه فلتر الكربون المنشط.
إن فلتر هيبا (المستوى 14) ضروري لأنه الأكثر فعالية بين أنواع فلاتر الهيبا (فهو يمتصّ كل التلوث بما فيه البكتيريا والفيروس) ولديه مقياس خاص للتحكم بالتسرب على كل خرطوشة. لا يتمتع أي فلتر من مستوى أدنى من ذلك بهذه الفعالية، غبر أنه لن ينزع كل التلوث من الهواء ولن يساهم في تحسين صحة الإنسان كما هو مطلوب في عالم الطب.
ملاحظة: جميع نظم تنقية الهواء المحترفة التي تُستخدم في الغرف النظيفة، أو للتدفق الرقائقي، أو دوائر هيبا المغلقة تستعمل نفس التقنية الميكانيكية (= فلتر هيبا)، التي تستعملها مديكليناير.
لهذا السبب نرى:
كفاءة قصوى مستمرة (كفاءة عالية خلال فترة زمنية طويلة)
لا آثار جانبية (مثل خَلْقَ الأوزون، الخ)
لمعرفة المزيد عن الفلاتر الأخرى والسبب الذي يجعلها غير كفوءةَ، انظر الأسئلة المكرَّرة الأخرى.
الطريقة الوحيدة لتقليل أو نزع المشاكل الناتجة عن تلوث الهواء الداخلي، هي أن تكون الأداة ذات خدمات تقنية أساسية.
أهم شرط لذلك هو أنه يجب نزع جميع الملوثات (أكانت من الجسيمات أو غازية) من الهواء بتقنية عالية ولأطول مدة ممكنة.
هناك أيضا متطلبات أخرى، يأتي شرحها هنا.
على جميع المتطلبات أن تتناسب مع بعضها البعض.
1. مواصفات المصفاة (الفلتر):
أ. مصفاة أولية لتحمي فلتر الكربون المنشط.
تكون هذه المصفاة "مصفاة تنقية الغبار الدقيقة" التي تؤمن النتائج الأفضل المتعارف عليها لهذا النوع من المصافي. إذا لم تتمكن من الوصول إلى النتيجة المطلوبة، قد تسد مسامات الفلتر الكربوني المنشط خلال مدة قصيرة وتصبح قدرة الإمتصاص ضعيفة وحتى معدومة.
ب. فلتر الكربون المنشط ذو قوة امتصاص عالية.
يتوجب على فلتر الكربون المنشط أن يكون لديه سطح امتصاص كبير المساحة حتى يؤدي بالعمل بفعالية عالية ولمدة أطول.
ج. مصفاة الجسيمات العالية الفعالية/ فلتر هيبا.
من الضروري الأخذ في الحسبان أن 99,9٪ من جسيمات الهواء هي أصغر من ميكرون واحد (1µm) وأنّ:1 ميكرون= 10- 3 (مم) = 0,001 (مم).
فإذا كانت مواصفات الفلتر هي إزالة الجسيمات الهوائية الملوثة إلى حد1µm، فهذا يعني أن الهواء قد طهّر بنسبة 0,1٪ من نسبة التلوث الكاملة. وعليه، فإذا كان معيار التطهير يصل إلى ميكرون واحد، هذا يعني أنه يتم تطهير وتنقية 0,1٪ فقط من الهواء الملوث. لذلك يتوجب أن توسّع هذه القدرة لتطال جسيمات أصغر من هذا الحجم حتى تتمكّن من تطهير دخان السجائر والبكتيريا والفيروسات (0.1 – 0.01 µm).
2. الفعالية:
تعتمد مدى شمولية التطهير على كمية الهواء النقي التي تستطيع أن تنتجه الأداة (م3 بالساعة). وذلك ليس فقط لنحافظ على مستوى مقبول من التطهير، بل أيضا لتنظيف هواء الغرفة بوقت أقصر عند تزايد التلوث.
3. حركة امتصاص وتزويد الهواء:
يتم التنظيف المثالي للهواء عندما نسحب الهواء الملوّث من جميع نواحي وزوايا الغرفة (أي من دائرة 360 درجة). وأيضا عندما يمزج الهواء النقي إلى أقصى حد بالهواء المتبقي. عندها يصل تزويد الغرفة بالهواء النقي الى 360 درجة.
4. قدرة التنقّل لكي تُستعمل في أي مكان وزمان:
لا يكون التلوّث مركزاً دائما في مكان واحد. فقد يكون ضرورياً أن ننقل الأداة إلى مكان آخر لتقوم بتنقية الهواء في المكان المطلوب.
5. مصروف قليل للطاقة:
للحصول على تطهير فعّال، علينا أن نقوم بهذه العملية 24 ساعة باليوم على مدار 365 يوما في السنة. لا داعي للقلق هنا من ناحية المصروف. إن مصروف هذه الأداة للطاقة قليل.
6. سهولة الإستعمال:
لا داعي لتنظيف أو تغيير الفلاتر، أو لزيادة مواد التنظيف باستمرار. فإن القطعة التي تتطلب صيانة متكررة ثثبدّل بسهولة.
7. أداة تطهير الهواء لا تسبب بتلوث:
لا تشكل هذه الأداة نفسها ولا طريقة تشغيلها مصدرا للتلوث خلال أو بعد العمل.
أ. خلال العمل:
إن تطبيق التقنية الغير ميكانيكية ممكن أن يودي إلى زيادة في التلوث. مثال على ذلك هو خلق الأوزون نتيجة الاستاتيك الكهربائية والتايين، وتشكيل الكائنات الحية المجهرية بسبب استعمال أدوات الترطيب. قد يودي احتواء المواد على كمية كبيرة من البلاستيك ومع مرور الوقت إلى ابتعاث غازات مثل الهيدروكربون الابيض المتبلر. علينا حماية المرضى من التأثيرات والمواد التي تؤدي إلى التلوث.
ب. بعد العمل:
المتطلبات البيئية بالنسبة لتدوير النفايات أصبحت صارمة جدا. على الأداة والقطع والفلاتر أن تكون مؤاتية لهذه المتطلبات قدر الإمكان.
8. تأدية العمل بصوت منخفض:
إن الأداة هيبا النقالة تستطيع تأدية عملها بفعالية بصوت منخفض وذلك بوجود المرضى والموظفين في مكان الإستعمال.
9. خدمة الإنذار:
تتحكم خدمة الإنذار بسلوك خرطوشة الفلتر، فهي تضبط ضمانة النظافة واختلاف الضغط وتنذر أيضا بمستوى إتخام الخرطوشة.
السبب الوحيد لنشأة مديكليناير في سويسرا في العام 1998، كان أن الأسئلة التالية بقيت دون جواب:
"لماذا بقيت مشكلة انتشار التلوث في المستشفيات مشكلة كبيرة في جميع أنحاء العالم، مع وجود آلات لتطهير الهواء رخيصة الثمن في الأسواق، مع ذلك لم يكن يوجد أي أداة للتخلّص من تلك المشاكل المعدية في الأمكنة الأكثر خطورة داخل المستشفيات؟." (مع العلم أنه كان هناك آلات "تطهير الهواء" في الأسواق من صنع بلدان مختلفة وبأسعار منخفضة).
"لماذا عندما يشكو طفلي يومياً من أمراض الحساسية والربو(التي هي بسبب تلوث الهواء) وأقوم باستشارة الطبيب، لا ينصحني باستعمال مطهر أو منقّي للهواء في غرفة الطفل؟"
الجواب:
إن أجهزة تطهير الهواء الرخيصة الثمن (التي تعمل على أساس تطهير الماء، التأيين، الاستاتيكية، أو الأشعة فوق البنفسجية)، والتي هي مصنوعة أحياناً لدى الشركات "الكبرى" لا تتمتع بدعم طبّي واسع ومنشور عالمياً. والسبب هو أن هذه الأجهزة ليست فعّالة كفاية لنزع البكتيريا، الفيروسات، الفطريات وغيرها بشكل مستمر ولمدة طويلة.
وبالتالي، فلا يستفيد "المرضى" من استعمال هذه الأجهزة. بمعنى أخر، هذه الأجهزة ليست إلا إضاعة للمال بغير نتيجة.
يختلف الوضع مع وحدات هيبا المتنقّلة من مديكليناير.
إن وحدات هيبا المتنقّلة من مديكليناير خضعت لعدة اختبارات طبية وتحاليل اختبارية عبر مدة طويلة من الزمن وبجو وظروف من واقع المستشفيات ومن ثم نالت على الدعم الطبي لفعاليتها.
عند تقييم سوق الأجهزة المطهرة للهواء أو وحدات هيبا المتنقّلة، من المهم جدا أن نسأل المصنّع عن الإختبارات الطبية التي خضعت إليها هذه الأجهزة من قبل المستشفيات والجامعات، والتي نشرت في جميع أنحاء العالم من خلال الشركات الطبية الكبرى مثل جمعية تلوث المستشفيات أو زراعة النخاع ألشوكي.
في الحقيقة، إن السبب الوحيد الذي حثّ الموقّع أدناه لبدء البحث العلمي لوحدات هيبا المتنقّلة هو أنه فقد أحد أفراد عائلته بسبب إلتهاب أصابه من التلوث الموجود في المستشفى. فقد تمت العملية الجراحية بنجاح، لكن المريض أصيب بإلتهابات نتيجة تلوث الهواء في المستشفى وفقد الحياة على أثرها.
بدأًاً بمساعدة جامعة سان غالن في سويسرا ومروراً باختبارات واستشارات عديدة خلال العقد الماضي توصّلت مديكليناير إلى اكتشاف وحدات هيبا المتنقّلة التي تتكّل على دعم وثقة عالم الطب.
وكانت النتيجة عدة منتجات فريدة منها في عالم الطب هي مديكليناير- برو وأيزو.
هندريك فان باسل
المدير الإداري.
عدا عن الإهتمامات الصحية، فإن الناحية المادية تلعب دوراً مهماً.
كيف تستطيع المستشفى/ الإدارة أن توفر مادياً عند استعمال مديكليناير؟
يتعذر تقديم كشف أسعار تحديدي وذلك لإختلاف كلفة الـرعاية الصحية بين بلد وآخر.
تهدف قائمة الإحتمالات التالية أن تبيّن مقارنة مادية عامة في أقسام معينة:
مثال 1: قسم أمراض الدم/ السرطان:
تشكل الإلتهابات، عادة داء الرشاشيات، خطراً كبيراً لهؤلاء المرضى ويوصف لهم دائماً دواءً وقائياً لتقليل هذا الخطر.
يكلِّف هذا الدواء الوقائي لمستشفى متوسط الحجم في اوروبا (20 مريض) حوالي 500 € باليوم/ قسم (عدا عن دواء المضاد للفطريات، وهو دواء للمرضى ذوو الخطر الكبير والذي يكلف 200 – 300 € باليوم لكل مريض).
فإذاً، تكون ميزانية هذا الدواء الواقي بين 180,000و200,000 € سنوياً لمقاومة الأمراض الناتجة عن تلوث الهواء، بشكل رئيسي داء الرشاشيات.
لكن، ورغم كل هذه الوقاية يبقى التهاب داء الرشاشيات خطراً وتكون كلفة معالجته أكثر من 30,000 €.
عند استعمال مديكليناير واتباع التعليمات الصحيحة للإستعمال، يتم نزع التلوث بشكل نهائي من الهواء.
الميزانية المطلوبة للوصول إلى هذا الهدف في قسم لـ 20 مريض هي أقل من 40,000 € سنوياً. تحسب هذه الميزانية على أساس مدة ثلاث سنوات مع كفالة تقنية ومادية.
بمعنى آخر: يكون التوفير على الأقل 160,000 € سنوياً .
(انظر ايضاً نتائج الإختبارات السريرية، الطبية والتحليلية - زراعة النخاع الشوكي 2002 - ودراسة معهد كوينوـ دراسة الميزانية).
مثال 2: غرف وأقسام العمليات الجراحية.
سؤال واحد على الأقل تخف أهميته مع فكرة مديكليناير.
أين يتكوَّن التلوث؟
هل هو عند تحضير المريض للعملية، في غرفة العمليات أو في غرفة المعافاة؟
مع مديكليناير لا لزوم للتفكير عن مكان الحصول على الهواء النقي من حيث الكلفة.
غرفة العمليات:
يتوجب وجود الهواء المطهَّر والنقي في غرفة العمليات على دوام الساعة. ومديكليناير هو خيار إقتصادي جدّي.
هناك ثلاثة أسباب وجيهة لإستعمال مديكليناير في غرفة العمليات وهي:
- النزع الكامل للوحدات الملوثة من الهواء الملوث من جميع أنحاء غرفة العمليات (بما فيها مخزن أدوات التنظيف)
- الكلفة الأساسية المستلزمة (بدون مديكليناير) أعلى بكثير من عرض مديكليناير،
- كلفة التشغيل المستلزمة مع مديكليناير أقل بكثير من كلفة التشغيل البديلة.
مع مديكليناير:
الكلفة المستلزمة لغرفة عمليات متوسطة الحجم هي حوالي 16,000 €.
كلفة التشغيل لغرفة عمليات متوسطة الحجم هي أقل من 40 € باليوم الواحد.
تحسب هذه الميزانية على أساس مدة ثلاث سنوات مع كفالة تقنية ومادية.
قسم العمليات:
تكون الكلفة البدائية للحصول على الهواء النقي لكامل قسم العمليات (غرفتي عمليات ومخزن أدوات التنظيف) أقل من 40,000 €.
لمعلومات دقيقة عن وضعك الخاص، اتصل بمديكليناير.
جهة الإتصال
ما هي الفوائد التي يستفيد منها المريض عند استعمال وحدات هيبا المتنقلة من مديكليناير في المستشفيات:
- تقليل خطورة الإصابة بالإلتهابات (وكل المشاكل الناتجة عنها حتى الوصول الى فقدان الحياة)
- يبقى المريض مدة أقل في المستشفى وهذا يعني أنه يستطيع أن يداوم في عمله بسرعة أكثر
- ضغوطات نفسية أقل على العائلة لأن المريض سيترك المستشفى بوقت أسرع
- مصروف أقل وفواتير مستشفى أقل لأنه سيترك المستشفى بوقت أسرع (حتى إذا كان لديه بوليصة تأمين، فهو قد يدفع قسطاً قليلاً من هذه الفواتير).
ما هي الفوائد التي تستفيد منها المستشفى عند استعمالها وحدات هيبا المتنقلة من مديكليناير:
- يمتثل المستشفى بطريقة أفضل لمتطلبات الحكومة الخاصة بالصحة العامة
- تكون مدة بقاء المريض في المستشفى أقل وهذا يعني أن المستشفى سيستقبل عدداً أكثر من المرضى مما يخفف لائحة الإنتظار ويزيد عدد المرضى وبالتالي دورة رأس المال للأطباء والأخصّائيين
- حوالي 25% من مرضى العناية الفائقة مصابون بمرض التهاب الرئة الشائع، وهذا يزيد مدة بقاء المريض في المستشفى بين 6,8 الى 30 يوماً ويكلفه حوالي 10,000 € للمريض الواحد
- تقديمات وصورة أفضل للمستشفى، بالنسبة للعناية بالمرضى، وهذا بالطبع مهم جداً للتنافس بين المستشفيات
- تقدم المستشفى فواتير وحسابات أفضل للحكومة تتضمن أيام تعطيل أقل
- يقل ضغط العمل على الموظفين
- يقل الضغط النفسي على الموظفين (فبتلك الحالة هم يساعدون المرضى ولكن الأمل بالحياة يتضائل)
- إمكانية أقل للمستشفى بأن يضطر أن يقفل قسماً بكامله بسبب تفشي مرض ما (وهذا يحصل أكثر مما تقدِّر ويكلف بين 500,000 الى مليون يورو لكل حالة)
- عند إختيار إستعمال وحدات هيبا المتنقلة من مديكليناير لا يحتاج المستشفى إلى أن يقفل أي قسم بسبب إعادة التأهيل وهذا يعني انه يستثمر أقل. بينما عند استعمالهHVAC المجهزة بفلتر هيبا فهو يضطر لإقفال الأقسام لإعادة تأهيلها.
ما هي الفوائد التي تستفيد منها الحكومة عند استعمال وحدات هيبا المتنقلة من مديكليناير في المستشفيات:
- تكلفة أقل للمريض فهو يترك المستشفى بسرعة أكثر
- تكلفة أقل للدواء (المضادات الحيوية قبل وبعد العدوى)
- المريض يداوم في عمله بوقت أسرع مما يعني عمل أكثر وضرائب أكثر وكلفة الضمان الاجتماعي أقل ...الخ. (إقتصادياً)
الإستنتاج:
لهواء النقي في المستشفى ليس من الكماليات بل أنه من الضرورة!
جهة الإتصال
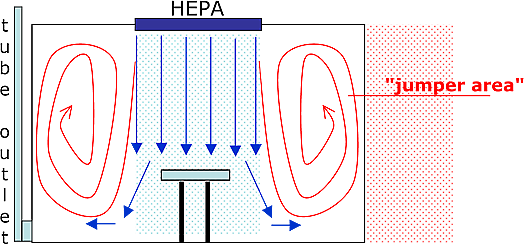
يوضّح الرسم أدناه أهمية نمط تيارات الهواء في الغرفة بالنسبة لتقليل التلوّث في المستشفيات.
هذا الرسم مبني على أساس غرفة عادية في مستشفى عادي في أوروبا. أعطي هذا المثال للدلالة على أهمية التيارات الهوائية.
هذه غرفة مريض عادي. تزوّد هذه الغرفة بالهواء من خلال مصعبة فوق باب المدخل، ويستخلص الهواء منها من خلال مصعبة موجودة داخل الحمام.
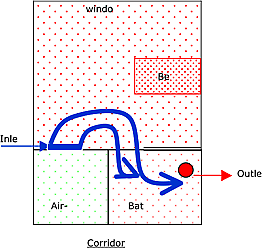
ما نراه في الصورة هو:
تسحب مصعبة الإستخلاص الموجودة في الحمام تقريباً جميع الهواء الذي يزوّده جهاز التهوية في مدخل الغرفة (الأسهم الزرقاء).
أعطي هذا المثال ليؤكّد أنه ليس من المهم فقط أن نستخلص ونزوّد الغرفة بالهواء، لكن وصول الهواء النظيف إلى جميع أركان الغرفة له أهمية رئيسية أيضا.
بمعنى اخر: إن نمط تيارات الهواء له أهمية رئيسية لأنه اذا لم يكن متاسباً فلن يستفيد المريض أبداً من الهواء النظيف الذي يزوّد الغرفة.
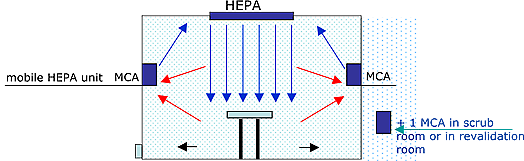
أنماط تيارات الهواء عند استعمال وحدات هيبا المتنقلة:
من الواضح أن وحدات هيبا المتنقلة لها القدرة التامة على خلق مجرى هواء بطريقة معينة كي يصل الهواء النقي إلى جميع أنحاء وزوايا غرفة المريض ويستخلص كل الهواء الملّوث من جميع أنحاء وزوايا الغرفة.
بالإضافة إلى ذلك، إن موضع تثبيت وحدة هيبا المتنقّلة في الغرفة وخصائصها التقنية تختلف بحسب الأولويات. فهي تركّز على تزويد غرف المرضى الذين لديهم مناعة متوسّطة بالهواء النقي، بينما تؤكّد على استخلاص الهواء الملوّث من غرف المرضى الذين لديهم أمراض معدية .
بمعنى اخر:
يجب أن تكون قوة تيار الهواء كافية ليطال جميع زوايا الغرفة، لكنه عليه أن يكون بسرعة مريحة حتى لا يزعج المريض.(أنظر الصورة). لهذا الموضوع أهمية عالية في أوروبا، فنحن لا نريد أن نخلق عاصفة في غرفة المريض!
ننال على البرهان أن نمط تيار الهواء لدى وحدة هيبا المتنقّلة هو صحيح من:
- براهين علمية (مهندسين أخصائيين) أو
- براهين علمية (مهندسين أخصائيين) أو
وحدة هيبا المتنقلة من مديكليناير والنمط الهوائي:
لقد أُثبت نمط مديكيناير الهوائي وفعاليته علمياً من:
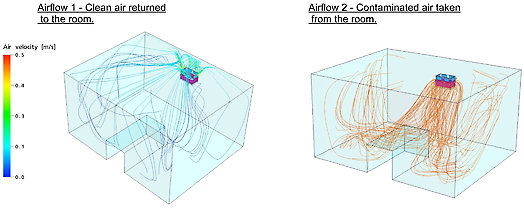
- جامعة لوفن، بلجيكا: تخلق وحدة هيبا المتنقلة من مديكليناير تياراً هوائياً يستخلص الهواء المتواجد/الملوّث وتزوّد جميع أقسام وزوايا غرفة المريض بهواء مطّهر بهيبا خلال 8-12 دقيقة.
- العديد من المنشورات من مؤسسات علمية ومستشفيات في جامعات في بلدان مختلفة (أكثر من ثمانية مؤسسات مختلفة حتى الان).
تتخلص وحدة هيبا المتنقّلة من مديكليناير من التلوث في الهواء في حالات العمل العادية كما في الحالات الصعبة في المستشفيات (أعمال التاهيل والتجديد، والصيانة..الخ).
نستطيع أن نرى، وبوضوح، كيف يستخلص الهواء الملوث من منطقة تنفس المريض (الصورة على اليمين) وكيف يصل الهواء المطهّر بهيبا إلى منطقة تنفس المريض أيضا (الصورة على اليسار). نستطيع أن نرى سرعة الهواء بالألوان في الصورة على اليسار فقط (0,1 إلى0,4 م/الثانية يعتبر مريحا). لا علاقة للسرعة بالألوان في الصورة على اليمين.
نمط تيار الهواء من وحدة مديكليناير في غرفة المريض-جامعة لوفن(ب).
ووحدات هيبا المتنقلة من مديكليناير وأهمية منطقة التنفس بالنسبة للمرضى المصابين بأمراض معدية والمرضى الضعيفي المناعة:
1.المرضى المصابون بأمراض معدية (السل, الحمى...الخ) ووحدات هيبا المتنقلة من مديكليناير:
المكان المحدد لتثبيت وحدة هيبا المتنقلة من مديكليناير للمصابين بالأمراض المعدية هو قرب سرير المريض. بما أن الهواء الذي يزفره المريض يحتوي على عوامل معدية يجب وضع الوحدة قربه لتلتقط هذه العوامل بأسرع وقت ممكن. وبهذا يتمكّن الزوار والعاملون في المستشفى الداخلون إلى الغرفة أن يتنشّقوا هواءً نظيفا.
أنظر الخطوط الحمراء (تستخلص وحدة هيبا المتنقلة الهواء).
المرجع: جامعة لوفن- بلجيكا- قسم Biosyst MeBios
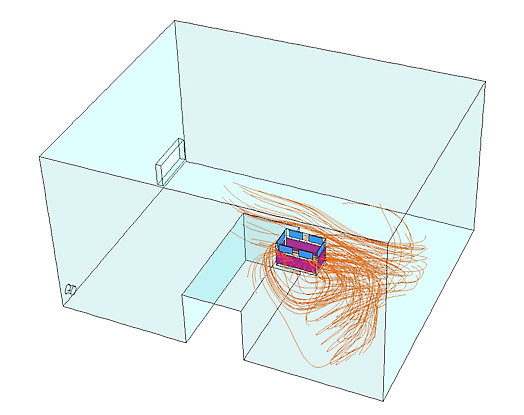
إتجاه وسرعة الهواء على مستوى رأس المريض (السرير).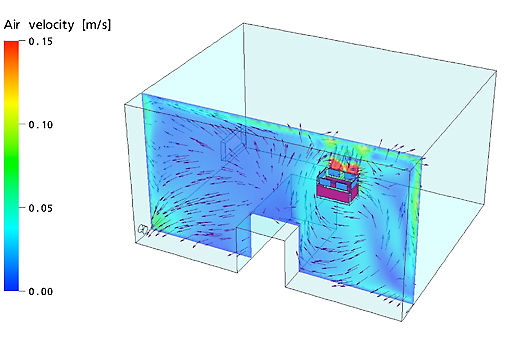
2. المرضى الضعيفو المناعة ووحدات هيبا المتنقلة من مديكليناير:
يجب أن يكون الهواء الذي يتنشقه هؤلاء المرضى نظيفا للغاية. لهذا فإنه من الضروري أن يكون الهواء المزوّد من وحدة هيبا المتنقلة (الهواء النقي) أقرب ما يمكن من المريض. إذن المكان المثالي لوضع وحدة هيبا المتنقلة من مديكليناير للمرضى الضعيفي المناعة هو مقابل سرير المريض.
تستخدم وحدات هيبا المتنقلة من مديكليناير سقف الغرفة لتزوّد المريض بالهواء المنقّى بفلتر هيبا. أنظر الخطوط الزرقاء (= يصل الهواء النظيف المزوّد من وحدة هيبا المتنقلة من مديكليناير إلى المريض باستعمال السقف)
المرجع: جامعة لوفن- بلجيكا- قسم Biosyst MeBios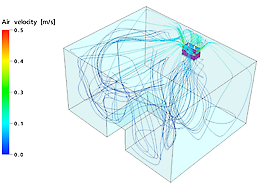
إتجاه وسرعة الهواء على مستوى رأس المريض (السرير):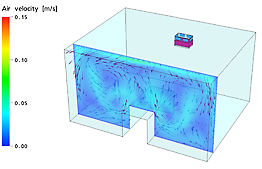
من المهم أن نعلم أنّ:
يستهلك المريض العادي (وهو في وضع راحة) أقل من 3 م3 من الهواء بالساعة.
إن كمية الهواء الذي تنقّيها وحدات هيبا المتنقلة من مديكليناير في غرف مرضى الأمراض المعدية أو كمية الهواء المنقّى بفلتر هيبا التي تزوّدها هذه الوحدات في غرف المرضى الضعيفي المناعة هي 80 مرة أكثر مما يلوّث (مرضى الأمراض المعدية) أو مما يحتاج إليه (المرضى الضعيفو المناعة)
يتطلب مركز ضبط الأمراض سرعة تغيير الهواء بوقت محدد. عندما تطبّق هذه القوانين على وحدات هيبا المتنقلة، تستطيع مديكليناير أن تؤمن سرعة الهواء المطلوبة بالوقت المطلوب بواسطة الجيل الجديد من وحدات هيبا المتنقلة.
التيارات الاخرى: (ليست مديكليناير)
تخلق الوحدات المركزة على الارض أنماط تيارات هوائية عامودية بحيث يكون إمتصاص الهواء من الأعلى وتزويده على مستوى الأرض أو العكس بالعكس.
إن وحدة تطهير الهواء التي تخلق تيارا هوائيا عاموديا، لا تصل إلى المنال المطلوب من تطهير التلوث الهوائي
وذلك لأنها لا تخلق تيارا في كامل غرفة المريض. هذا ما برهنته الدراسات العلمية بوضوح.
لقد كان من الضروري في عدة حالات، خلال الإختبارات، إضافة مراوح هوائية لتوزّع الهواء المتدفق من الوحدات المركزة على الارض لكي تصل إلى جميع أنحاء الغرفة.
في حالات اخرى، مثلا، عندما يكون إمتصاص الهواء من الأعلى وتزويده على مستوى الارض، يتلوّث الهواء مرة ثانية بسبب الغبار والوحدات الملوثة.
تشغل الوحدات المركزة على الارض مساحة كبيرة في الغرفة وتكون عثرة في طريق الجميع.
التيار العامودي لإحدى وحدات هيبا المتنقلة في غرفة داخلها سرير: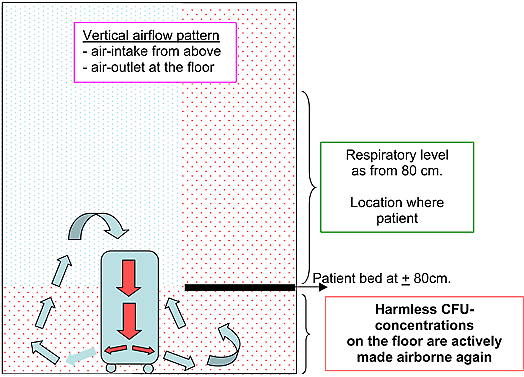
الاستنتاج:
ليس من المهم فقط أن نصنّع وحدة هيبا منتقلة التي" تحتوي على خرطوشة فلتر فعالة"، إنما على هذه الوحدة أن تخلق نمط تيار هواء صحيح وإلا تصبح "وحدة ضبط التلوث" في المراكز الطبية خطرة على المريض.- كما هو واضح أعلاه مع الانماط الهوائية العامودية-
أسئلة عن الفلاتر المستعملة في وحدات هيبا المتنقلة من مديكليناير
in the MedicCleanAir® Mobile Hepa Units
Why do you have 3 filter systems in your filter cartridge?
Pollution in the air consists of only 2 things: particles and gases. There is nothing else. So, by eliminating 2 as much as possible, one has an efficient air cleaning device. For the particles, MedicCleanAir® has the most effective HEPA level (level 14) and ULPA 15 level, and for the gases the activated carbon. The pre-filter F9 is only integrated as a protection for the activated carbon filter.
Why not integrate these 3 filter types separately ? Why putting or joining them all together in one filter cartridge?
By putting them together in a special way, MedicCleanAir® obtained the highest efficiency possible. Additionally, by separating the 3 different mediums, maintenance would be costly. One could be required to change pre-filter after 7 months, the activated carbon filter after 10 months, the HEPA or ULPA filter after 1.3 years. This would create an enormous maintenance cost.
How long will the MedicCleanAir® filter cartridge last?
An alarm (LED) informs the client to change the filter cartridge in case of saturation. The time lap to reach saturation depends on the type and quantity of contamination. Extreme circumstances, for example renovation works (lots of dust) will shorten the life time of the filter cartridge. In those circumstances, MedicCleanAir® recommends the use of additional pre-filters to be installed on the outside of the Mobile HEPA Unit. These additional pre-filters are disposables and can be changed regularly.
When used in normal hospital circumstances, the MedicCleanAir® filter cartridge is efficient during 12 months.
What will happen when the filter is blocked by pollution, or when it is saturated by particles?
The air that comes out of the MedicCleanAir® Mobile HEPA Unit is clean HEPA filtered air at all times. When the filter cartridge becomes more and more blocked or saturated by particles, the pores of the filter cartridge will be filled and blocked. This results in the fact that when the filter cartridge becomes saturated, less clean HEPA filtered air (less quantity) will come out of the MedicCleanAir® Mobile HEPA Unit. So, less air but same quality (or even better).
As from 2007, the MedicCleanAir® Mobile HEPA Units are equipped with an alarm that informs the client to replace the filter cartridge.
Note: should the alarm go of before 12 months have passed in ‘normal hospital working circumstances’, the hospital really has a problem with airborne contamination in its critical area’s.
What happens to bacteria, viruses fungi in the filter cartridge? Are these captured by the filter cartridge? How long do they stay alive? Can they pass through the filter cartridge?
Bacteria
Bacteria in general need to have a basis of nutrition together with an ideal breeding ground in order to survive. In other words: bacteria on themselves cannot survive on an active basis without its nutrient basics, the ideal temperature and humidity needed for that specific bacterium. Nutrient basics can be water, “white of eggs”, etc. As long as the bacteria can feed itself with its nutrient, it can continue to exist, grow and/or multiply itself, be active.
The basic, or possibly the nutrition itself can be airborne through e.g. particle, droplets, or even human tissue. (E.g. TBC, pox, measles) When, trough air purification, the basic and the bacteria specie are being captured, held and kept in the filter cartridge, the bacteria specie will stay ‘alive’ until all nutrients are being consumed (and no other nutrients are being proposed to that specific bacterium). Also the perfect ‘breeding ground’ (= temperature, humidity …) is needed to keep bacteria active. When this perfect breeding ground fails to exists, when the bacteria species run out of nutrition, when temperature or humidity are not ideal, they die. A small number of them however may continue to ‘live’ in ‘sleeping circumstances’, they are in a non-active condition. However, major requirement for this ‘sleeping condition’ is that the ideal breeding ground (temp./humidity, etc) is kept. If that is not the case, they will die as well.
Viruses
Viruses are intracellular species; meaning that they cannot exist out of the environment of a cellule or cluster of cellules. The virus needs the cellule(s) for its nutrition, its survival, together with – as said for bacteria – the perfect breeding ground – temperature, humidity etc. They can only survive when multiple cellules are being presented to the virus itself. A virus cannot multiply itself without the availability of cellules. As soon as the virus runs out of its nutrient, it dies.
Cellules and their accompanied viruses, when transported through the air, are being absorbed by the MedicCleanAir® filter cartridges. The viruses will stay ‘alive’ until all nutrition from the cellules or cellule clusters has been ‘consumed’. Consequently, they will die after that.
Time lap during which bacteria and viruses will remain active
The exact time lap in which bacteria species and viruses can remain alive or in ‘sleeping condition’ is difficult to determine. It depends on which and how much nutrition that specific bacteria specie or virus has at its disposal at that specific time. Consequently, one can state that the same species, airborne with a cluster of e.g. water droplets will remain longer ‘alive’ as another specie of the same type, airborne with a smaller number of e.g. water droplets.
It is therefore impossible to determine how long a specific specie will remain alive within the filter cartridge.
All specialists however are determined that the time of survival for either bacteria species or viruses without any nutrients is between several hours and few days. Survival during several months or years is practically 100% excluded. Nevertheless bacteria spores in ‘sleeping conditions’ are the oldest life form on earth and no exact data is available on how long these might be able to stay in their ‘sleeping condition’.
However, the efficiency of the MedicCleanAir® filter cartridges secures the capturing of bacteria and viruses at all times.
Fungi/Aspergillus
Fungi are specie which is a life form on itself. It grows without the need of a basic nutrient. It grows – multiplies when living in the correct temperature and humidity. Some are more active than others whenever in ideal situations. They are sized between 2 and 10 microns and are transported through the air without any means of a ‘transport/carriers’. Aspergillus is found everywhere; in normal houses, outside in open air, in office buildings, in hospitals, on floors, walls, ceilings, in HVAC-systems, heaters, furniture, in dust, etc. Healthy people exposed to these fungi, do not experience any difficulty or health problems. However, immune compromised patients (which have an immune deficiency) can die from being exposed to fungi (I.A. Patients). It is therefore that optimum air cleaning in patient rooms is of utmost importance.
Further info and different kinds of fungi can be found on:
http://www.aspergillus.man.ac.uk
Capturing of bacteria and viruses through air purification by MedicCleanAir®
Bacteria species and viruses need mostly ‘carriers’ to transport themselves to other nutrition grounds. These carriers (dust, tissue, droplets …) have a certain dimension. The efficiency of the filter cartridge determines whether a certain ‘carrier’, be it particle, or droplet, or something else, will be adsorbed or not.
The MedicCleanAir Mobile HEPA Unit has 100% efficiency on particles of 0.3µm and larger.
Additionally, the MedicCleanAir® Mobile HEPA Unit has been tested on particles which are 30x-times smaller than 0.3 microns. The efficiency of the Mobile HEPA Unit on particles of 0.017 microns is 99.27%. – See test results scientific –
In other words: the risk that something can pass the MedicCleanAir® Mobile HEPA Unit is 0% on 0.3 microns and limited to 0.7% on 0.017 microns. Furthermore if any should not be adsorbed, the chance of recapturing the contaminant is 99.3%!
Conclusion
The efficiency, capturing or break-through of pollutants is not to be discussed for particles of size of 0.3 microns and bigger. The results are 100% positive, 100% adsorption.
As far as the carriers of bacteria and viruses smaller than 0.3 microns are concerned the MedicCleanAir® Mobile HEPA Units have an efficiency of over 99% adsorption capability as shown multiple medical tests – see test results medical –
How to dispose of the filter cartridges?
The filter cartridges used in normal hospital working conditions go with the normal waste procedures of the hospital to waste factories (to be burned).
However, in some circumstances the filter cartridges have to be treated differently. Example for this is when the MedicCleanAir® Mobile HEPA Unit has been used during the preparation of cytostatic products in pharmacy labs. Cytostatic products are being used to make drugs for patients with cancer. Cytostatic products are toxic themselves, and become airborne (gas) at normal room temperature. MedicCleanAir® Mobile HEPA Units are installed in such preparation rooms because the normal safety cabinets are not equipped with activated carbon filters (necessary to adsorb gases). When MedicCleanAir® Mobile HEPA Units are implemented in these labs, the filter cartridges adsorb these toxic gases, and have to be disposed of through the channel of toxic waste of the hospital (which exists in every hospital)
Conclusion: usually, filter cartridges are disposed through normal waste procedures
Where do we have to change the filters cartridges?
In the basement of the hospital or outside the hospital. The maintenance or changes of filter cartridges are never to be done within the area of use. But, these instructions are also mentioned in the manual which accompanies each unit.
Does MedicCleanAir® have other types of filters?
Yes, see products
هل هناك أي صيانة أخرى للوحدة غير تبديل خرطوشةَ الفلتر؟
لا، عادة لا. يبدَّل الفلتر بعد 12 شهراً ويكون داخل الوحدة (حيث توضع خرطوشة الفلتر) وخارجها خلال هذه الفترة مُطَهَّراً. على كل حال، فإنّ إرشادات الصيانة موجودة بالدليل التي يأتي مع كل وحدة هيبا النقَّالة من مديكليناير.
هل يُمْكن أن يتلوّث المحرّك؟
لا يُمْكن أن يتلوّث المحرّك لأنه موجود في المنطقة حيث يترك الهواء النظيف من الوحدة (منطقة مرور الهواء النظيف)، وبالتالي فإن الهواء الملوث لا يتصِّل أبداً بالمحرك.
لماذا تصنَّع الوحدة من الحديد المقاوم للصدأ (الستانلس ستيل) ولماذا هي لمّاعة جداً؟
تصنَّع هذه الوحدات من الحديد المقاوم للصدأ (الستانلس ستيل) لأن هذه المادّة تستعمل عادة في المناطق الخطرة من المستشفيات بسبب قابليّتها للتعقيم. فهي ناعمة جداً لدرجة أنه لا يُمْكن لأي ملوث أَن يلتصق بها، وتبقى وحدة هيبا النقَّالة من مديكليناير لمّاعة جداً لأنه بذلك يُمْكن رؤية كل شيء عليها ونكون متأكّدين بأن السطح نظيف. غير أن أحدث وحدات من مديكليناير مطلية بمادة الإيبوكسي الأبيض المضادة للبكتيريا- أنظر الأسئلة المتكرَّرة أيضاً " هل يمكن لوحدات هيبا النقَّالة أن تكون مصدراً للتلوث أنفسها "
هل نحتاج لأي قطع غيار لهذه الوحدة؟
لا. حتى الآن، لا عيوب في أيّ من أجزاء وحدات مديكليناير.
هل نحتاج لتعديل الغرفة أو القسم لتركيب هذه الأدوات؟
لا، إن هذه الأدوات هي وحدات مستقلة. تمتص الوحدات الهواء الملوّث، تطهّر الهواء، ومن ثم تسييب الهواء النظيف إلى غرفة المريض أَو القسم. تضع هذه الوحدة على رفّ بعلو 2/3 من علو الحائط. تمدّ بالكهرباء (220 فولت)، ومن ثم يبداء تشغيل الوحدة. لا تمس هذه الوحدة إلا بعد 12 شهراً، عندها يغيّر الوكيل خرطوشة الفلتر ويقوم بأعمال الصيانة. إن جميع وحدات هيبا المتنقلة من مديكليناير مجهّزة بجرس إنذار يبلّغ المستهلك عندما يحين وقت تغيير خرطوشة الفلتر.
أين بالتحديد يجب أَن نضع هذه الأداة في الغرفة أَو في القسم؟
يجب أن تركّب على الحائط أو على خزانة بعلو 2/3 من علو السقف.
تركّب بالقرب من المريض في حالة المرضى المصابين بالإلتهابات (الأمراض المعدية)، وتركّب مقابل سرير المريض في حالة المرضى الضعيفي المناعة، أما إذا كان التلوث يأتي من شبكة نظام تهوئة، فتركّب وحدات هيبا النقَّالة من مديكليناير بالقرب من الشبكة التي يخرج منها الهواء الملوث. وإذا كان مصدر التلوث من الخارج (أي من جهة الباب)، عندها تركّب الوحدة بالقرب من أو فوق الباب. - انظر ايضاً الأسئلة المتكرَّرةَ "أنماط تدفق الهواء وأهمية منطقة التنفّس"
هل لوحدة هيبا النقَّالة من مديكليناير أيّ تأثير على تدفئة أو تبريد أو ترطيب أَو تجفيف الهواء الموجود في الغرفة؟
لا، إنّ وحدة هيبا النقَّالة من مديكليناير تنقي الهواء فقط. الأداة لا تؤثر على الهواء الموجود من ناحية أي تغيير بالتدفئة أَو التبريد، ولا من ناحية الترطيب أَو التجفيف. هي وحدة للسيطرة على عدوى الأمراض - أداة تنقية هواء.
كم من الوقت نستطيع أن نُبقي الوحدة تعمل؟ هل نشغِّلها ثم نوقفها؟
تبقى الوحدة تعمل طوال الوقت؛ 24 ساعة باليوم 12 شهراً بالسنة، أَو طالما جرس الإنذار لتغيير الفلتر لم يُنذر بأنّ خرطوشةَ الفلتر قد تخمت وأنه يجب إستبدالها. إنّ السبب لهذا هو أن التلوّث في المستشفيات يأتي من داخل المستشفى. وللمحافظة على نوعية هواء جيدة، يجب أن تكون وحدة هيبا النقَّالة من مديكليناير شغّالة دائماً. - انظر التخطيط الأحمر والأزرقَ في الدليل - وُضعت الوحدات وبدأت بالعمل، نقص التلوث، ثم عاد التلوث ليَتقلّب (كان السبب أن الأبواب قد فتحت لمُعالجة المرضى، الخ. ) وبعد ذلك أُوقفت الوحدات. النتيجة: إَرتفع التلوّثُ فوراً. لذا، يجب أن تكون وحدة هيبا النقَّالة من مديكليناير شغّالة بإستمرار.
استنتاج منظمة فيتو V.I.T.O. - تقرير: 2000/MIM/R/7 – MedicCleanAir® – nr. 991351.
كفاءة مديكليناير على الهواء الداخلي العادي / كُلّ أحجام الجزئيات / أوضاع العمل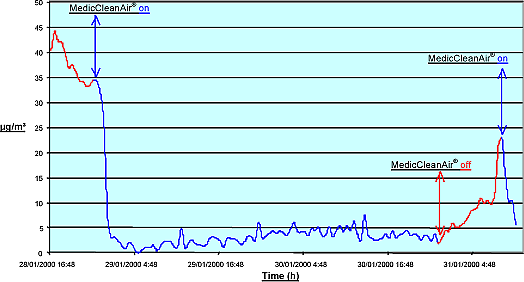
لقد ركّبنا أنظمةَ هيبا للتهوئة في المستشفى في بعض غرف العناية الفائقة. هل نحتاج لوحدات هيبا النقالة من مديكليناير ايضاً؟ وهل من الممكن الإستعانة بها في حال أخفقت أنظمة الهيبا الموجودة (إتش في أي سي HVAC) في عملية تنقية التلوث بفعالية؟
من الواضح أنّ أنظمة إتش في أي سي المتكاملة المُجهّزة بمرشحات هيبا هي أنظمةَ جيدةَ وتصل في أغلب الأحيان للمعايير الضروريةَ بخصوص نوعيةَ الهواء في بعض الأقسام الخطرة. وإنها ككل أنظمة التهوئة، عليها أَن تأْخذ هواءاً نقياً من خارج المستشفى، فإنّ نوعية الفلاتر المركبة في هذه الأنظمة هي أول من يُقرّر نوعيةَ الهواء في المستشفى أَو في ذلك القسم المعيّن.
على أية حال هناك بعض العوامل المهمة والتقييدات لتطبيق أنظمة التهوئة إتش في أي سي المُجهّزة بمرشحات هيبا:
الصيانة:
إذا تأخرت صيانة الفلتر عن وقتها المحدد (عادة مرة كل سنة على الأقل)، كل أنابيب نظام إتش في أي سي تتلوّث بالكائنات الحيّة المجهرية التي ستستفيد الآن من بيئة مؤاتية لتتطور، وتنمو و/ أَو تتضاعف. أي إذا "نسينا" الصيانة، فالويل لنا!. تستطيع وحدات هيبا النقالة من مديكليناير في هذه الحالة أَن تصلّح/ تساعد الوضع.
يتطوّر التلوّث داخل المستشفى:
يتطوّر التلوث أَو الوحدات الملوثة داخل البنايات ويرتفعان حالما يحدث نشاط ما في المنطقة. يرتفع مستوى التلوث عند وجود الإنسان (مرضى أو زوّار أَو موظفين) في مناطق معينة. تحاول أنظمة التهوئة إتش في أي سي المُجهّزة بمرشحات هيبا أَن تُخفّض هذا التلوّث بقَمع الهواء الداخلي بهواء منقّى بهيبا. هذا يأخذ وقتاً طويلاً جداً وليس كامل التأثير في أغلب الأحيان حيث أنه لا يوجد تيار هوائي فعّال.
تنقّي وحدات هيبا النقالة من مديكليناير الهواء من الداخل وتُنجز مهمّةَ تزويد منطقة الخطر بهواء منقّى بهيبا بسرعة وبكفاءةَ، كما أثبتت الدراسات الطبية المتعدّدة بعدّة مستشفيات جامعية. - انظر نتائج الإختبارات -
المرضى الضعيفو المناعة:
يحتاج المرضى الضعيفو المناعة أن يتنفسوا هواءاً منقّى بهيبا. لذا، فإن الشبكات التي تُجهّز الهواء المنقّى بهيبا يجب أَن تركّب بطريقة بحيث أن يذهب الهواء النقي المزوّد من نظام إتش في أي سي مباشرة إلى المريض الضعيف المناعة (منطقة التنفّس). هذه الحالة ليست موجودة في 90 % من غرف المرضى. غير أنّه يجب وضع المرضى ذوو المناعة الأكثر محدودة في غرف الضغط الإيجابي. أيضاً هذا غير ممكن في 90 % من الحالات التي تستعمل فيها أنظمة التهوئة الحالية إتش في أي سي. إستعمال وتطبيق وحدات هيبا النقالة من مديكليناير يحلّان هذه المشاكل – انظر المنتجات، مديكليناير - مفهوم ايزو - ISO Concept
المرضى المصابون بالأمراض المعدية:
يبعث المرضى المصابون بالأمراض المعدية بنوع من الكائنات المعدية (ومثال على ذلك: السل، الإنفلونزا الطيري، أمراض التنفس الحادة …). لذا، يجب أَن يُنقّى الهواء في تلك المنطقة الخطرة بأسرع ما يمكن. بما أن أنظمة التهوئة إتش في أي سي المُجهّزة بمرشحات هيبا تستعمل تقنيةَ الإخماد، فلا يُنقّى الهواء من منطقة الخطر، بل يُقَمع. إضافة إلى ذلك، أنظمة إتش في أي سي في أغلب الأحيان تعيد إستعمال نسبة مئوية كبيرة من الهواء لكي تُوفّر المال بالنسبة للتدفئة و/ أَو للتَبريد. وفي أغلب الأحيان، لا تملك أنظمة إتش في أي سي فلتر هيبا على شبكات إنتزاعَ الهواء مما يؤدي الى انتشار الكائنات الملوثة إلى بقيّة المستشفى.
يجب وضع المصابين بالأمراض المعدية في غُرف الضغط السلبي. في أغلب الأحيان، نظام التهوئة إتش في أي سي المُجهّز بمرشحات هيبا لا يكون قادراً على الوصول الى هذا الهدف. وبالتالي يكون المرضى الآخرون والزوّار والموظفون عرضة لهؤلاء الكائنات المعدية.
تَحل وحدات هيبا النقالة من مديكليناير لَيست فقط الموضوعَ بخصوص الكائنات المعدية، لكن يمكننا أَن نُجهّز المستشفى أيضاً بغرف الضغط السلبي. وهذا الحل لا يتطلب أكثر من نصف يوم عمل لإتمامه بالكامل. - انظر المنتجات، مديكليناير - مفهوم ايزو - ISO Concept
الإستنتاج:
إذا وجدت وحدات ملوثة بكثرة في الأقسام الخطرة التي تستعمل أنظمة التهوئة إتش في أي سي المُجهّزة أو غير المجهزة بمرشحات هيبا، إتصل بمديكليناير – لدينا الحل لمشكلتك.
لقد كان تركيب التيار الرقائقي لحماية المريض خلال العمليات من أغلى الأمور في السابق. من المفروض أن تؤمن هذه التيارات الرقائقية الهواء النظيف في منطقة العمليات الجراحية.
لكن أظهرت عدة دراسات طبية أن هذه التيارات تؤدي عملها بالإسم وليس بالتطبيق. يعود هذا لوجود عدة أجهزة وعدد من الموظفين الذين يقومون بأعمال مختلفة في هذه المنطقة. يتضارب هذا الوجود مع تيار الهواء الرقائقي وبالتالي يصل إلى المريض هواء ملوّث.
بالإضافة، فإن التيار الرقائقي لا يطهر الهواء الموجود في النواحي المجاورة للمنطقة (انظر الرسم – منطقة تخزين المواد). وهذا يعني أنه من الممكن أن تتلوث هذه المنطقة إضافة إلى غرف التحضير للعمليات وغرف النقاهة (أي حيث يكون المريض في أضعف حالاته): عادة لا تكون هذه الغرف مجهزة بأي نظام من فلتر هيبا.
كيف نحل هذه المشكلة:
تركّب وحدات هيبا النقالة من مديكليناير التي تطهر جميع أنحاء مسرح العمليات (وليس فقط منطقة واحدة منه)
الإستنتاج:
إن تيارات الهواء الرقائقية ليست دائماَ فعالة في مسرح العمليات، أو لديها فعالية محدودة جداً لتخفيض مستوى التلوث في هذه المنطقة.
ملاحظة:
من المهم أن نعلم: أن نتيجة 95% من العمليات الجراحية هي النجاح. فعمل الطبيب هو ناجح في 95% من الحالات. مع هذا عندما يفقد أحدهم الحياة، فإننا نسمع أن"العملية لم تكن ناجحة". والحقيقة هي أن المريض قد أصيب بعدوى قبل أو بعد العملية الجراحية وفقد الحياة من جراء الإلتهابات والإشتراكات وليس لأن العملية لم تنجح.
غرفة عمليات عادية:
الحل:
وحدات برو من مديكليناير داخل غرفة العمليات وفي المناطق المجاورة، ومجموعة أيزو100 أو أيزو200 لخلق الضغط الإيجابي.
جهة الإتصال
يمكن للإلتهابات الناتجة عن تلوث المستشفيات أن تنتقل بأربع طرق:
الإتصال، الغذاء، الناقلات والهواء.
الإتصال أي اللمس، لمس الأشياء أو الناس. لقد اتخذت اجراءات عدة حتى الآن لتفادي التلوث بواسطة اللمس، مثلاً:
غسيل الايدي 10 مرات باليوم، عدم السماح لإنتقال الأقلام مع الأطباء بين غرف المرضى، أو من قسم إلى آخر، تنظيف الأبواب بانتظام الخ...
اتخذت اجراءات ايضاً لضبط نظافة الطعام. ومع هذا، فقد يتأثر الطعام احياناً بالتلوث وذلك بسبب اننا نعتمد أن جميع الأدوات المستعملة هي معقمة. ولكن احياناً لا تكون المخازن أو غرف تحضير الطعام كافية النظافة والتطهير.
الناقلات مثل البعوض والذباب والجرذان والفئران والصراصير وغيرها، هي من الأمور التي تكون تحت السيطرة إذا ما كانت النظافة مضبوطة.
أما الهواء (بما فيه القطرات) فتطهيره أصعب بكثير من الباقي، وذلك بسبب أنه ينتقل من قسم إلى قسم عبر الأبواب والممرات، وأنظمة التكييف وغيرها.
كانت تتم المحافظة على نظافة الهواء في الماضي بعزل قسماً ما عن باقي أقسام المستشفى، إتخاذ إجراءات تطهير قاسية، استعمال اجهزة تكييف هواء مع فلتر هيبا غالية الثمن، نمط تيار هواء رقائقي غالي الثمن وغيرها. ولكن هذه الاجراءات المتبعة التي من بينها الغالي جداً جداً محددة بمنطقة صغيرة داخل المستشفى وفعاليتها قليلة بالنسبة لتقليل التلوث الموجود في الهواء.
يعتبر الهواء أكثراً فأكثر "الناقل الأهم" لتلوث المستشفيات.
إن وجود الوحدات الملوثة احياناً في غرف قد تم تطهيرها ولم يدخلها انسان من بعد عملية التطهير حقيقة واضحة. وبما أن هذه الوحدات الملوثة كانت تعتبر متنقلة فقط عبر الأتصال فهذا يعني أن الهواء هو "ناقل" ايضاً. توجد البراهين لما سبق في عدة اختبارات طبية عن الـرشاشيات ودراسات طبية جديدة تبرهن ايضاً أن الجراثيم العنقودية المقاومة للمشسللن تسبب أيضاً بتلوث الهواء.
الحل:
برهنت الدراسات الطبية والتحليلية والمختبرية أن وحدات هيبا المتنقلة من مديكليناير هي الحل لتقليل انتقال التلوث، وعامل التلوث وتقليل نسبة التلوث عند المرضى الى الصفر. ( أنظر نتائج الإختبارات)
يعتبر الهواء اكثراً فاكثر السبب الأساسي لتلوث المستشفيات.
لقد وجدت الحلول منذ زمن بالنسبة للإتصال والغذاء.
أما بالنسبة للهواء لم نستطع وجودها حتى الآن.
جهة الإتصال
إن السؤال حول كيفية إنتقال التلوث والأمراض كان ولا يزال موضوع بحث أساسي.
إن كل التركيز هو على الإنتقال بواسطة "الإتصال"، لان الإتصال هو الطريقة الأكثر وضوحاً للإنتقال. لذا، تهدف كل التدابير لوقاية الإنتقال بواسطة "الإتصال".
يتنج عن هذا الإهتمام، عادة إهمال لإمكانية إنتقال التلوث بالهواء وحتى إلى إنكار وجود أي علاقة بين إنتقال التلوث بالهواء أو بالإتصال.
وقد لاحظنا أن زيادة تكرار حدوث داء الجراثيم العنقودية المقاومة للمشسللن أدى إلى تغيير ملموس لهذه الفكرة.
والسبب هو أنه على الرغم من النظافة المثالية واتخاذ جميع الإجراءات اللازمة لمنع إنتقال التلوث والعدوى بواسطة الإتصال، فأن داء الجراثيم العنقودية المقاومة للمشسللن أصبح مشكلة متزايدة في المستشفيات. لهذا وجب البحث عن سبب آخرلإنتقال العدوى، وقد تبيّن أنه الإنتقال بواسطة الهواء.
غير أن موضوع إنتشار داء الجراثيم العنقودية المقاومة للمشسللن ودخوله إلى عالم الإعلان قد زاد من تغيير التفكير العام بخصوص إنتقال التلوث بواسطة الهواء.
عندما نشرت الحقائق التحليلية عام 2002 عن وحدات هيبا المتنقلة من مديكليناير بالنسبة لكثافة وجود للرشاشيات " في الهواء " وعلى " المسطحات " وعلى " الأرض ".
اصبحت الاسئلة التالية موضوعاً قابلاً للنقاش:
- لماذا تتلوث الأقمشة والمفروشات والأدوات الطبية بالوحدات الملوثة مع أن أحداً لم يلمسها؟
- لماذا لا تتلوث الأقمشة والمفروشات والأدوات الطبية بالوحدات الملوثة عندما تستعمل مديكليناير؟ 1
مقدمة:
إن داء الجراثيم العنقودية المقاومة للمشسللن هو نوع من البكتيريا المتصدي للمضادات الحيوية. من هذه المضدات ميثيسيلين، وغيرها من المضادات العامة مثل أوكسالين، بنسيلين وأموكسيلين.
تصيب الإلتهابات العنقودية (ومنها داء الجراثيم العنقودية المقاومة للمشسللن)عادةً المرضى الذين داخل المستشفى أو العيادات الطبية (مثل دور العجزة أو مراكز غسل الكلية) أي من كان لديه مناعة ضعيفة. 2
الطريقة الأساسية لإنتقال داء الجراثيم العنقودية المقاومة للمشسللن هي بشكل رئيسي من المريض إلى المريض عن طريق أيدي موظفي الرعاية الصحية التي تحمل هذا الميكروب.
يلتقط موظفو القطاع الصحي هذا الميكروب:
- بواسطة لمس مريضاً ما، أو
- العمل بمواد ومسطحات ملوثة. 3 – 4
بما أنه تم قمع داء الجراثيم العنقودية المقاومة للمشسللن من عدة أماكن مثل الأرض، البياضات (الشراشف والمناشف) الآلات الطبية ومفروشات المستشفى لهذا يجب أن يتم هذا القمع من بيئات الجماد أيضاً وبنفس الأهمية.
عموماً، يعتبر إنتقال التلوث بالهواء أقل تكراراً من إنتقاله بالإتصال المباشر. لكن عندما يكون داء الجراثيم العنقودية المقاومة للمشسللن رذاذاً بيولوجياً، فهو يصيب الهواء ويحدث تلوثاً فيه. 5
تكلف كل عدوى من داء الجراثيم العنقودية المقاومة للمشسللن بين 10,000€ و36,000€. 6
مجلة التلوث في المستشفيات Journal of Hospital Infection (2002) 50; 30 – 35
تقييم عن تلوث الهواء الناتج عن ترتيب السرير وعلاقته بتلوث المسطحات بداء الجراثيم العنقودية المقاومة للمشسللن.
حقائق من هذه النشرة.
- مدة هذه الدراسات من آب 2000 إلى تموز 2001.
- كان المرضى المصابون بداء الجراثيم العنقودية المقاومة للمشسللن في غرف خاصة متصلة جميعاً بمكيف هواء مركزي.
- لم يكن هناك أية نشاطات أو زيارات قبل ترتيب السرير لمدة ساعة واحدة وخلال ترتيبه.
- تم أخذ عينات من الهواء قبل/ بخلال/ وبعد 15/ 30/ و60 دقيقة من ترتيب السرير.
- تم قياس الجسيمات التي تحتوي على داء الجراثيم العنقودية المقاومة للمشسللن على ست مراحل بحسب قياس الجسيمات:
- المرحلة 1: > 7 ميكرون؛ المرحلة 2: 4,7 - 7,0 ميكرون؛ المرحلة 3: 3,3-4,7 ميكرون
- المرحلة 4: 2,1- 3,3 ميكرون؛ المرحلة 5: 1,1- 2,2 ميكرون؛ المرحلة 6: 0,65-1,1 ميكرون
ملاحظة - مديكليناير:
جميع هذه القياسات لها صفات "تلوث الهواء" وهي تنتقل بالهواء من مكان إلى آخر. يكون الإنتقال إلى بيئة متصلة مثلاً القسم المجاور للغرفة وايضاً إلى مناطق اخرى في المستشفى من خلال جهاز التهوئة.
إن قياس المراحل 3- 4- 5- 6/ أي من 0,65 إلى 4,7 ميكرون هي قابلة للإستنشاق أي أنها تصل إلى رئة الأنسان.
إن فعالية وحدة برو من مديكليناير على الجسيمات المحتوية على داء الجراثيم العنقودية المقاومة للمشسللن هو 100%. 7
تسربت الجسيمات المحتوية على داء الجراثيم العنقودية المقاومة للمشسللن إلى الهواء خلال عملية ترتيب السرير.
نسبة تلوث الهواء بداء الجراثيم العنقودية المقاومة للمشسللن بالوحدات الملوثة /م3.
- بدون أي نشاط ( قبل عملية ترتيب السرير ) ~ 6
- 30 – 60 دقيقة بعد عملية ترتيب السرير ~ 6
- 15 دقيقة بعد عملية ترتيب السرير ~ 30
- خلال عملية ترتيب السرير ~ 116
ملاحظة مديكليناير:
إن 6 وحدات ملوثة (الهواء الملوث بهذا الداء) موجودة بكل متر مكعب حتى بدون أي نشاط في الغرفة.
الدراسة - مناقشات:
"تظهر هذه الدراسات أن زيادة التلوث بـداء الجراثيم العنقودية المقاومة للمشسللن خلال نشاط ترتيب السرير قد يلوث بيئة المستشفى ويكون له دوراً في تكثيف هذا الـداء في الجيوب الأنفية والإلتهابات العنقودية في الجهاز التنفسي. هذا يعني أنه من الضروري تصميم جهاز ضبط فعال لتحديد وجوده في البيئة حيث يدورّ الهواء. إن تيار الهواء الـرقائقي ذا الاتجاه الواحد، وجهاز التهوئة وجهاز تنقية الهواء مفيدة جداً في المستشفيات وخاصةً في الغرف المعزولة."
"مع أن إجراءات ضبط وتفادي العدوى الناتجة عن التلوث بداء الجراثيم العنقودية المقاومة للمشسللن تتضمن تطهير اليدين، لباس القفازات، والقفطان، والكمامات وايضاً نزع هذا النوع من التلوث من الجيوب الأنفية، فإن قليلاً من الإجراءات تهدف إلى ضبط الهواء الملوث بالبكتيريا".
مديكليناير
بعد قراءة عدة نشرات، منها ما نشر في مجلة التلوث في المستشفيات Journal of Hospital Infection (2002) 50; 30 – 35 ومراجعها، فهو من الواضح أنه هناك ثلاث وسائل لتفادي إنتقال التلوث بداء الجراثيم العنقودية المقاومة للمشسللن:
- يجب ضبط وبقوة إجراءات النظافة الموجودة لمنع الإنتقال بالإتصال
- يجب وضع المرضى المصابين بإلتهابات داء الجراثيم العنقودية المقاومة للمشسللن بعزلة تامة، و
- يجب تجهيز الغرف المعزولة بجهاز فعال من هيبا للتطهير لضبط الـجسيمات التي تحتوي على هذا الداء: أعداد الوحدات الملوثة من مجلة التلوث في المستشفيات Journal of Hospital Infection (2002) 50; 30 – 35
ملاحظة:
تقدم نظرية أيزو من مديكليناير فكرة عملية وإقتصادية لخلق غرف معزولة عن التلوث الهوائي بوقت سريع – انظر مديكليناير مفهوم للسل وأمراض التنفس الحادة.
إن معالجة أمراض الإلتهاب كالسل مثلاً تتم في قسم خاص للإلتهابات وهنا يتوجب وجود غرف دائمة معزولة عن التلوث الهوائي.
ان إلتهاب داء الجراثيم العنقودية المقاومة للمشسللن يصيب مرضى مختلفين، وهم من أقسام مختلفة في المستشفى لهذا فالحديث عن غرف دائمة معزولة عن تلوث الهواء يكون صعباً.
وقائع عن داء الجراثيم العنقودية المقاومة للمشسللن.
يجب فصل المصابين بداء الجراثيم العنقودية المقاومة للمشسللن عن باقي المرضى ووضعهم في عزلة.
الجزئيات التي تحتوي على هذا الداء (الوحدات الملوثة) دائمة الوجود، حتى عندما لا يتواجد أي نشاط.5
يتزايد، بل ينفجر عدد هذه الوحدات الملوثة /م 3 خلال النشاطات.5
نصيحة مديكليناير
تركيب وحدة برو من مديكليناير في غرفة معالجة المريض المصاب بهذا الداء.
هذا سيمنع إنتقال التلوّث الموجود في الهواء من داء الجراثيم العنقودية المقاومة للمشسللن، كما أنه سيحمي المريض من أي تلوّث آخر محمول في الهواء.
توجيهات مديكليناير
نحصل على النتائج المثالية لتطهير الهواء باستعمال وحدة برو من ميديكليناير بحسب التوجيهات التالية:
- تركيب وحدة برو من مديكليناير قرب سرير المريض من جهة الباب.
- تشغل الوحدة على المستوى 1 أو 2 في الأوقات غير الناشطة في الغرفة (6 وحدات ملوثة /م3).
- تشغل الوحدة على المستوى 4 خلال نشاط ترتيب السرير ولمدة 15 دقيقة بعد ذلك (30 و116 وحدة ملوثة /م3).
- يبقى باب الغرفة مقفلاً خلال عملية ترتيب السرير وبضع دقائق بعدها.
- يعتمد عدد الدقائق على مساحة الغرفة (انظر الملاحظة رقم 2 بالتالي).
ملاحظة 1
إن فعالية مديكليناير هي 100% على جميع الجسيمات المحتوية على داء الجراثيم العنقودية المقاومة للمشسللن من 0,65 - 7 ميكرون. 7
ملاحظة 2
إن فعالية خرطوشة الفلتر من مديكليناير ونمط التيار الهوائي الذي تخلقه هذه الوحدة يُخلقان ويسيطران على سلامة الهواء في الغرف المعزولة.
اظهرت الإختبارات في مستشفى سان بييرالجامعية في بروكسل – بلجيكا أن مديكليناير تستطيع تطهير الهواء إلى جودة نظيفة بسبع دقائق في غرفها المعزولة ذات مساحة 28 م3.
ملاحظة 3
إن وحدات مديكليناير لن تنزع فقط داء الجراثيم العنقودية المقاومة للمشسللن من الهواء بل أن النتيجة تكون بأن يقل خطر وجود تلوث على المسطحات كالآلات الطبية ومفروشات المستشفى وغيرها.
لا يغرق ما لا يكون في الهواء.
وقد بُرهن هذا من خلال دراسة طويلة عن الرشاشيات قامت بها (اي ب م ت) EBMT.. 6
حجم جسيمات الرشاشيات هو نفس حجم جسيمات داء الجراثيم العنقودية المقاومة للمشسللن.
المراجع:
1. Bone Marrow Transplant 29, (2) 2002 – p. 5245 Nº 852
2. Centre of Disease Control (CDC)
3. Infect Control Hosp Epidemiol 1989; 10: 106 – 110
4. Infect Control Hosp Epidemiol 1997; 18: 622 – 627
5. Journal of Hospital Infection (2002) 50; 30 – 35
6. Am. J Infect Control 2002; 30()3): 145 – 152
7. VITO 2000/MIM/R/006
مديكليناير – 2005
معلومات:
Journal of Hospital Infection (2002) 50; 30 – 35
تقييم علاقة عملية ترتيب السرير وتلوث الهواء والمسطحات بداء الجراثيم العنقودية المقاومة للمشسللن.
إنتشار الجراثيم العنقودية المقاومة للمشسللن من جراء العطس – JID 2006:194 (15 October 2006
جهة الإتصال
هناك أربع تقنيات "لتطهير" أو "تنظيف" الهواء:
أ. التنظيف الميكانيكي:
تقنية محترفة تستعمل مثلاً في الغرف النظيفة، التيار الرقائقي، وغيرها(مثل مديكليناير)
ب. التنظيف الإلكتروستاتيكي:
يعتمد على خلق جو مغناطيسي- كهربائي لجذب الجسيمات (الجسيمات فقط). مجهز احياناً بفلتر منفصل من الكربون المجهز كآخر مرحلة لإمتصاص الغاز.
ت. التأيين:
خلق مجموعة ذرات ذات شحنة كهربائية سلبية للمحافظة على نسبية مقبولة بين الـذرات الكهربائية السلبية والإيجابية.
ث. الأشعة فوق البنفسجية والمطهرات:
القضاء على الخليويات بالأشعة فوق البنفسجية أو برش أنواع معينة من المبيدات الكيمائية.
انظر الأسئلة المتكررة الأخرى لترى الملاحظات عن كل تقنية
تضيف هذه التقنية ذرات ذات شحنات كهربائية "سلبية" (الذرات ذات الشحنة الكهربائية السلبية = تعطي الطاقة) على الهواء لكي تحاول أن تعوض عن الذرات ذات الشحنات الكهربائية الإيجابية (الذرات ذات الشحنة الكهربائية الإيجابية = تأخذ الطاقة) التي تتكون من خلال أو بسبب تلوث الهواء.
النسبة بين: الذرات ذات الشحنة الكهربائية السلبية والذرات ذات الشحنة الكهربائية الإيجابية
في الجبل: 3: 1 (الهواء النقي)
في المدينة: 1: 500 (الهواء الملوث)
تتواجد الذرات ذات الشحنة الكهربائية السلبية في الهواء لكنها تُزال من قِبل الذرات ذات الشحنة الكهربائية الإيجابية.
تتكون أو تُخلق الذرات ذات الشحنة الكهربائية الإيجابية بسبب تلوث الهواء (الجسيمات).
لا تنزع هذه التقنية الذرات ذات الشحنة الكهربائية الإيجابية (طاقة سلبية) التي يسببها التلوث بل تزيد وتخلق ذرات ذات شحنة كهربائية سلبية في الهواء، لكن هذه الذرات تُزال باستمرار من قِبل الذرات ذات الشحنة الكهربائية الإيجابية الموجودة.
تخلق هذه التقنية أو وحدة التأيين ذرات ذات شحنة كهربائية سلبية لكنها لا تعمل شيئاً بالنسبة للتلوث في الهواء.
مثال حي/ مقارنة:
لنأخذ سيارة لديها ثقب في المحرك يتسرب الزيت منه.
الإحتمال الأول
أن نضيف الزيت باستمرار لكي يبقى المحرك عاملاً.
هذا ما تفعله وحدة التأيين.
الإحتمال الثاني
أن نصلح الثقب، أي أن ننزع الذرات ذات الشحنة الكهربائية الإيجابية (= عامل تلوث الهواء)، وهذا ما تفعله مديكليناير.
الإستنتاج:
تقنية التأيين ليست فعالة، وهذا لأنها لا تطهر الهواء من التلوث (أي أنها لا تضبط التلوث). لم تظهر الدراسات الطبية أية نتائج إيجابية (قصيرة أو طويلة المدى). تخلق هذه التقنية اثاراً جانبية تشكل خطراً أكبر على المرضى الضعيفي المناعة. (الأوزون – انظر ايضاً ملاحظات عن التقنية الإلكترو- مغناطيسية)
وبالتالي، هي ليست جيدة للإستعمال في المراكز الطبية.
إن موضوع إستعمال الأشعة فوق البنفسجية بدلاً من تقنية فلتر هيبا كإجراء لضبط التلوث في المرافق الصحية لا يزال محيراً.
تقول المبادئ التوجيهية من مركز ضبط الأمراض، مجلد ضبط التلوّث البيئي 2003 وخاصة صفحة 17 (31 صفحة من 249) ما يلي:
"بما أن الفعالية السريرية لأجهزة الأشعة فوق البنفسجية قد تختلف، فإنه من غير المستحسن إستخدامها لمعالجة الهواء قبل انتشاره من غرف العزل الملوثة. وهي ايضاً غير موصى بها للتطهير كبديل عن فلتر الهيبا، لإعادة تحرير الهواء إلى الخارج أو للضغط السلبي. إن إستعمال فلتر هيبا ومصباح الأشعة فوق البنفسجية معاً في وحدة واحدة يعطي نتيجة محدودة جداً لضبط التلوث في الهواء بالنسبة للنتيجة التي نراها عند إستعمال فلتر هيبا وحده. إذا وجب إعادة تمرير الهواء من الغرف المعزولة إلى الاماكن الاخرى، فإن نظام الأنابيب بتقنية الأشعة فوق البنفسجية غير موصى به كبديل لفلتر هيبا. الصيانة المنتظمة لأجهزة التقنية فوق البنفسجية بغاية الاهمية وهي عبارة عن المحافظة على نظافة المصباح وتبديل المصابيح القديمة عند الضرورة. المعلومات عن موضوع السلامة بالنسبة لإستعمال اجهزة الأشعة فوق البنفسجية موجودة في نصائح أخرى."
أحدث المبادئ التوجيهية من مركز ضبط الأمراض2007 لم تعد تذكر الأشعة فوق البنفسجية بعد الآن.
باختصار:
- إن إستعمال الأشعة فوق البنفسجية لم يعد موصى به من قِبل مركز ضبط الامراض وذلك لأن السلامة والصيانة واتصال المصباح الكهربائي بالهواء، وغيرها هو بغاية الدقة، والأهم من ذلك هو أن مركز ضبط الأمراض يقر بأنه:
- تختلف فعالية أنظمة الأشعة فوق البنفسجية مع إختلاف المصنعين.
يجب على كل مصنع أن يبرهن بأن أجهزته فعالة (أكانت بالأشعة فوق البنفسجية أو غيرها) وذلك للإستعمال في الأقسام المختلفة في المستشفى تحت أوضاع واقعية لمدة قصيرة وطويلة. وهذا يُؤَكَّد ويُبَرهَن فقط بالدراسات الطبية المنشورة عالمياً، والتي يقوم بها أطباء ومستشفيات موثوق بهم.
وذُكر كذلك من قِبل مركز ضبط الامراض، أن المبادئ التوجيهية لضبط التلوث في الهواء التي على المستشفى أن تثق بها وتعتمد عليها هي فقط الدراسات الطبية المتعددة والمنظمات التي تبرهن أن هذا الجهاز أو ذلك هو حقاً فعّال.
فلا قيمة لجميع النصائح وبيانات المصنعين الأخرى وهي ليست أكيدة ابداً.
استنتاج:
إن تقنية الأشعة فوق البنفسجية ليست جيدة للإستعمال في المرافق الطبية.
لا تستعمل الـطريقة الألكتروسياتيكية في الأنظمة المتخصصة (والسبب هو السلامة، الفعالية والتأثيرات الجانبية)
هناك ميزتان اثنتان (الفوائد مقابل التطهير الميكانيكي):
- السعر: سعر التصنيع منخفض جداً
- انخفاض قليل جداً أو عدم انخفاض للضغط: بما أنه لا يوجد فلتر فلا يوجد تصد للهواء – مروحة صغيرة (السعر قليل!) بقوة 100 م3/ الساعة، تولّد أيضاً 100 م3/ الساعة.
التطهير بالـطريقة الألكتروسياتيكية والجسيمات
إن هذه التقنية مقبولة نوعاً ما بالنسبة للجسيمات، بشرط أن تُنظَّف الوحدة كل 48 ساعة (كلفة صيانة عالية)
إذا لم يتم هذا التنظيف فتصبح الفعالية أقل بـ 40%
إختبارات اميركية للمقارنة - بين الميكانيكية والألكتروسياتيكية -:
أدّت التقنية الإكتروسياتيكية عملها بـ 89% أقل من التقنية الميكانيكية بعد أربعة ايام.
سعر الصيانة مهم جداً (غير مرئي)
التطهير بالـطريقة الألكتروسياتيكية والغازات
لا تنزع التقنية الألكتروسياتيكية الغازات أو المواد الكيمائية.
ملاحظة:
يركب في بعض الاحيان فلتر الكربون المجهز في جهاز الألكتروسياتيكي كفلتر أخير.
لدى جميع فلاتر الكربون المجهّز إحتمال السحق عندما تصبح مشبعة.
وعندما تسحق، تنفخ جميع الجسيمات الصغيرة في الهواء مؤدية إلى تلوث جديد.
التطهير بالـطريقة الألكتروسياتيكية والآثار الجانبية:
بنفسها، تخلق التقنيات الألكتروسياتيكية الأوزون دائماً (وهذا يهاجم جهاز المناعة عند الإنسان)
وعندما لا تصان وتنظف هذه الاجهزة جيداً، فهي تخلق مادة الأوزون بكثافة عالية.
تصنع الوحدات الألكتروسياتيكية عادةً من البلاستيك ولهذا فهي تحتوي على مواد سامة.
استنتاج:
لا تصلح للإستعمال في المراكز الطبية.
1. غطاء وحدة هيبا المتنقلة:
من المعروف أن مادة الحديد المقاوم للصدأ - الستانلس ستيل، (أو الإيبوكسي) هو آمن للغاية بالنسبة لصيانة الغرف المعقمة (الأدوات المستعملة في العمليات، الطاولات، الرفوف، السكاكين، الملاقط..وغيرها..). وبما أننا في موضوع ضبط التلوث، فهو من المفروض أن يحصل المرضى الذين يستخدمون وحدات هيبا المتنقلة على أفضل المواد.
لو لم يكن الستانلس ستيل ضرورياً، لما كان استعمل في المستشفيات لانه مكلف أكثر من البلاستيك والخشب.
يمزج البلاستيك خلال عملية التصنيع بمادة البوليكلوريش بيفنيلين(polychlorische biphenylen). هذا ضروري لنحصل على الشكل والمظهر المطلوب للبلاستيك. قد يكون مظهرها جميلا لكن يجب تجنّب استعمالها في المستشفيات. هذه المواد سامة و من المعروف أنها تسيّب من البلاستيك بإنتظام.
والخشب ايضاً، فإن الاجزاء الخشبية تعالج بجميع أنواع المواد قبل أن تركّب وتستعمل في مكانها النهائي (وحدة هيبا المتنقلة).
بالإضافة، إن المادتين الاثنتين غير ملائمتين لأن الجراثيم تستطيع أن تلتصق على سطحيهما. بما أنه يجب إحاطة المريض بمواد ومنتوجات لا تحمل التلوّث (وأن تكون معقمة)، فالحل الوحيد هو إستعمال مادة الستانلس ستيل.
مقارنة: عندما نتكلم عن التطهير بواسطة هيبا، نحن نتكلم عن فعالية إزالة 99,97% من الجسيمات بحجم 0,3 ميكرون أو 0,0003 ميكرون. هل تظنون أننا سنستعمل أجهزة تحتوي على الخشب أو البلاستيك لنعطي فعالية كهذه؟ لا، لن نفعل ذلك.
تستعمل مديكليناير الستانلس ستيل!
2. بنية وحدة هيبا المتنقلة:
إن الأنابيب الملوثة داخل نظام HVAC مشكلة معروفة في البنايات بما فيهم المستشقيات. الحرارة والرطوبة المستمرة تكوِّن البيئة المثالية لتكاثر الجراثيم والبوغ وغيرها من الكائنات. لهذا، فهو من الضروري أن يكون بناء وحدة هيبا المتنقلة بطريقة معينة ليكون فلتر هيبا أقرب ما يمكن من مركز سحب وتسيب الهواء. كلما ابتعدت المسافة كلما ازداد احتمال تكاثر الكائنات داخل الوحدة نفسها.
إن وحدات هيبا المتنقلة من مديكليناير مبنية بطريقة حيث لا يمكن أن تكون المسافة بين مركزي سحب الهواء وتسيبه وبين فلتر هيبا أقرب من ذلك.
3. هل يكون الفلتر نفسه مصدراً للتلوث:
لقد جرت الاختبارات الطبية والعلمية والسريرية على وحدات هيبا المتنقلة من مديكليناير. وخلال هذه الاختبارات، أُخذت عيّنات من الجانب النظيف للفلتر للتأكد من عدم مرور كائنات من طريقه أو نموها عليه. لم نجد هذا على الجانب النظيف للفلتر ولا في أي اختبار. ( تغيير الخرطوشة مرة في السنة!)
أنظر أيضا الأسئلة المتكررة "أسئلة الفلتر"
النظرية:
نستطيع أن ننقل ونستعمل وحدات هيبا المتنقلة الفعالة من قسم إلى آخر بدون الإضطرار إلى صيانة الجهاز أو إلى تغيير خرطوشة الفلتر.
نصيحة من مديكليناير:
نستطيع أن نستعمل وحدة هيبا المتنفلة لتنقية الهواء الملوث في مراكز مختلفة وذلك بمثالية.
لكن، علينا أن لا نأخذ المجازفة الغير ضرورية في أجواء المستشفيات.
عندما نستعمل وحدة هيبا المتنقلة لمرض السل، فلنبقى على استعمالها لمرض السل. إلا إذا طهّرت شركة مديكليناير (أو الوكيل)هذه الوحدة وغيّرت خرطوشة الفلتر.
هذا منطقيّ. وكل من يتوقّع أننا نستطيع القول أنه يمكننا استعمال الوحدة المستعملة للسل بنقلها إلى غرفة العمليات، أو الوحدة المستعملة في غرف المرضى الضعيفي المناعة إلى غرف المرضى المصابون بالإلتهابات يكون غير واقعي.
مع أن وحدات هيبا المتنقلة من مديكليناير قد اختبرت جيدا تقنيا وطبيا وعلميا في حالات المستشفيات العادية والمستعصية، فإن بعض الأخصائيين والعلماء والمختبرات وغيرها يفضلون إجراء اختبارات إضافية. والسبب هو الحاجة لبراهين إضافية عن فعالية وحدات هيبا المتنقلة من مديكليناير في ظروف محددة. من ثم تضم هذه البراهين الاضافية الى ملف طلب الميزانية الضرورية لشراء وحدات هيبا المتنقلة من مديكليناير.
لتحاشي الأخطاء الممكن حدوثها خلال الإختبار أو النتائج الخاطئة، فنحن نؤكد ونركّز على وجوب استعمال الإجراءات الملائمة للقيام باختبار فعالية وحدات هيبا المتنقلة من مديكليناير.
إن المنهج الملائم ضروري حتى في حال إجراء"اختبار سريع". وهو، أي المنهج، يلتزم دائما بأساس المبادئ التوجيهية الخاصة باختبارات الأجهزة المطهرة للهواء المعترف بها دولياً.
هناك ثلاث طرق فقط لإجراء الاختبارات بالنسبة للجسيمات:
- أخذ عينات لها علاقة بالجسيمات فقط (إختبار قصير المدة- بضع ساعات/ أيام)
- أخذ عينات لها علاقة بالمستعمرات التي تُشكّلُ الوحداتَ الملوثة– (اختبار متوسط المدة- بضعة أسابيع)
- أحذ عينات تكون فقط قسما من اختبار طبي وتحليلي وبيولوجي كامل يتضمن كل أشكال الناقلات.(اختبار طويل المدة- بضعة سنوات)
لدى مديكليناير معلومات ومناهج مفصلة جاهزة لتنصحك وتدعمك بالاختبار المطلوب.
جهة الإتصال
EN1822: هو المعيار الذي أثر كثيراً في سوق غرف الأبحاث الأوروبية. أنقر على تحميل مقال توماس شروت والدكتور توماس قيصر.
PDF-Article by Thomas Schroth and Dr. Thomas Caesar.
تحميلات
Airflow is the direction of air
In a negative pressure room, the direction of the air flow is from outside the room to the inside of the room.
In a positive pressure room, the direction of the air flow is from inside the room to the outside of the room.
The more air is extracted or supplied to the room, the stronger the air flow will be.
Pressure difference between a room and the adjacent area
Pressure difference is created when air is being extracted (negative) or supplied (positive) to a very well sealed room. Whenever the room has an opening, grid, integrated A/C, bad sealed windows, bad sealed doors, the creation of pressure difference will be impossible. Even with large amounts of air (extraction or supply), pressure difference will not be accomplished. Only air flow will increase.
Conclusion:
The amount of pressure difference (Pa-difference) depends of the sealing off the room itself. All openings must be sealed before pressure difference can be established.
When pressure difference is not obtained, it does not mean that the isolation room is not working properly. Namely, the air flow is correct and that is the main requirement.
1. Air flow
Air flow is the direction of the air inside the room itself + the direction of the air inside the room in relation to the adjacent areas.
A. Air flow inside the room created by the MedicCleanAir® air purification unit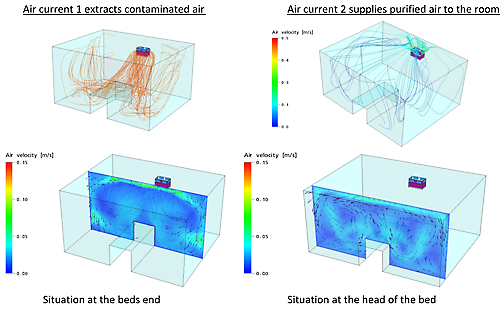
B. Air flow of the air inside the room in relation to the adjacent area.
Picture below: air is extracted at the left corner (bottom floor) + air is being purified by the MedicCleanAir® air purification unit installed against the wall, near the patients bed.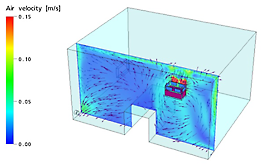
2. Pressure difference between a room and an adjacent area
Pressure difference is the difference between the amount of air inside a room compared to the amount of air inside an adjacent area, expressed in Pascal (Pa). Negative pressure rooms are rooms where there is less air inside the room then outside the room. Positive pressure rooms are rooms where there is more air inside the room then outside the room.
3. Air flow and air purification
In order to purify the air inside a room, the air purification unit must be able to circulate the air inside the room so that the air of every corner of the room is purified and exchanged with purified air. Only then the air quality inside the room is guaranteed. (See drawings A)
4. Air flow and pressure difference
4.1. Negative pressure rooms are rooms with less air inside the room. The air flow in relation to adjacent areas will be from outside the room towards the inside of the room.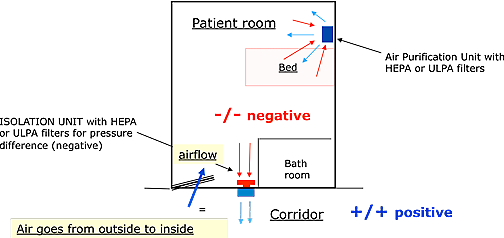
4.2. Positive pressure rooms are rooms with more air inside the room. The air flow in relation to adjacent areas will be from inside the room towards the outside of the room, towards the adjacent areas.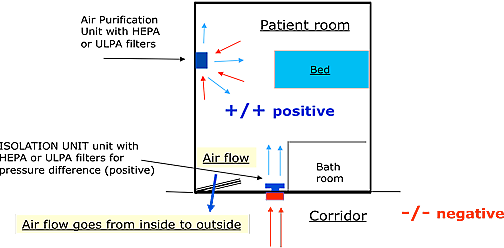
The amount of air that needs to be extracted or supplied to a normal patient room (5x4x2.6 meters) needs to be 100 to 150 m3/hour difference between extraction and supply.
5. Pressure difference itself (negative or positive)
Pressure difference between a room and an adjacent area can only be created when the room itself is sealed off completely. In case there are any leakages, it will be impossible to build up pressure difference. When pressure difference has been achieved, and one creates a leakage (e.g. opening of a door or window), pressure difference will immediately drop to zero and as long as the leakage is there, it will be impossible to build up pressure difference again.
Note: even without pressure difference, air flow can still be correct!
What are leakages that make the creation of pressure difference impossible:
Leakages are openings between the room and adjacent areas where air can float freely. E.g. windows that are not closing well, doors where air can float freely underneath, centralized HVAC-systems that supply cool or heated air, stand alone AC’s with connection to the outside, light fixtures that have openings towards false ceilings, etc.
Comparison:
We blow air into a new balloon. The balloon will have positive pressure inside. Then, we make a hole in the balloon and air will escape through that hole (air flow will be from inside to outside and will continue to be as this as long as air is being pumped inside the balloon – continue to blow the balloon). As a result of the hole, air pressure (the positive pressure inside the balloon) will drop to zero as all air will escape through the hole.
The same counts for rooms where air is being sucked out of (negative pressure rooms). As long as there are no leakages (holes) in that room, pressure difference will be achieved. As soon as leakages occur (holes), pressure difference will not be obtained or if obtained, will fall to zero.
Misunderstanding:
Stating that by increasing the amount of air being pumped inside / or sucked out of a room, one will solve the problem of leakages (holes) inside a room is not correct. As air always goes the easiest way (through holes), enormous ventilation systems with enormous air quantities will be needed to create pressure difference in rooms that are not sealed off well. Additionally in those circumstances, air flow will be very high (≥ 0.2 m/s) and thus influence the comfort (noise and wind draft) of the patient inside the room.
Conclusion:
Isolation rooms (negative or positive) are based on two factors:
- Air quality inside the room
- The direction of the air flow of the air in the room in relation to the adjacent areas, and preferably create pressure difference between the isolation room and the adjacent areas.
One may not simply state that an isolation room is worthless when pressure difference cannot be built up due to leakages. Air quality inside the room can be perfect and the air flow of the air inside the room in relation to the adjacent areas can be correct as well. Thus, isolating patients and protecting hospital staff and visitors in the best way possible. Nevertheless, when rooms are sealed of good, pressure differences of as high as 20 Pascal can be achieved.
MedicCleanAir® – June 2010.
«With the recent outbreak of the deadly Corona virus, it is extremely important for hospitals with isolated infected patients to keep the air in their environment safe and clean. Here is a small appearance of one of our air purification systems reported in the Belgian press this week.»







